
更新情報
3月31日:疑義解釈の内容を追加(内容に追加しているため問の順番はバラバラです)

るるーしゅ
疑義解釈その1が出たんだけど、今回の疑義解釈は「貴見のとおり」がなくて、不完全燃焼感が半端ない。
多分、質問した人も担当者に「貴見のとおり」と言われたいがために質問しているのに…(絶対違う)
もうちゃんとやってよ厚生労働省!!
さてネタはこのへんで、調剤報酬改定の情報をまとめていますので、しっかりと理解して上司にマウント取っていきましょ~(笑
薬局薬剤師の収入の大部分は調剤報酬からだから、調剤報酬の内容については若いうちからアンテナを立てておくことが大切だよね
真面目層の薬剤師
真面目な薬剤師は、上記のように中医協の内容にも注視していると思いますが、ぶっちゃけめんどくさいと思いますので、今回は若手薬剤師のために令和4年度調剤報酬改定のなかで薬局薬剤師に関連する重要そうなところをピックアップして簡潔に紹介します。

るるーしゅ
これだけ知っておけば、上司からも「ちゃんと自分の仕事に関連したところは調べているんだな。偉いヤツだ」という評価になるかもです。
(クソみたいな上司は出そうな杭を打ってくるので・・・)
それでは、まずは今回の令和4年度調剤報酬改定のポイントです。

薬局薬剤業務の対物中心から対人中心への転換の推進、薬局の機能と効率性に応じた評価の見直し、その他の項目として在宅業務の推進、ICTの活用が今回の令和4年度調剤報酬改定の注目ポイントです。
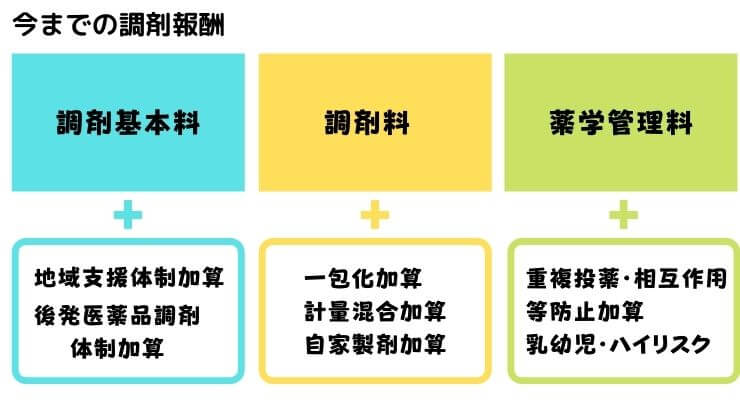
また改訂内容に入る前に、以下のいままでの調剤報酬の大枠を頭に入れておいてくださいね。
調剤報酬は、調剤基本料と調剤料、薬学管理料で分けることができて、それぞれに各種加算がついているって感じです。この大枠にそって説明していきます。
目次
調剤基本料について

それではまず調剤基本料についてです。調剤基本料は医薬品の備蓄等の体制整備に関する経費を評価したものであり、その区分は医療経済実態調査等のデータを基に薬局経営の効率性を踏まえて設定しています。
改訂前
基本料1:42点
基本料2:26点
基本料3のイ:21点
基本料3のロ:16点
特別調剤基本料:9点
改定後
基本料1:42点
基本料2:26点
基本料3のイ:21点
基本料3のロ:16点
NEW基本料3のハ:32点
特別調剤基本料:7点
2022年の調剤報酬改定で変わるのは、調剤基本料3のロ、調剤基本料3のハ、特別調剤基本料の3つです。
調剤基本料3のロの変更点
調剤基本料3のロの要件は、グループの月の処方箋枚数が40万回以上かつ集中率85%以上の場合でしたが、2022年調剤報酬改定ではこの要件プラス下記の要件が追加されます。
店舗数が300超えていれば、おそらく月40万回超えるところが多いと思うのですが、もしかしたらギリギリ該当していなかったチェーンのマンツーマン薬局やらが対象になるかもしれません。
調剤基本料3のハの要件について
調剤基本料3のハというのが新設されます。要件は以下の通りです。
2022年の改定により大手チェーン薬局や大手ドラッグストアの調剤基本料は、3のイもしくは3のハの二択になります。
- 集中率85%超・・・調剤基本料16点
- 集中率85%以下・・・調剤基本料32点
該当しそうな薬局チェーン
- アインファーマシー
- 日本調剤
- クオール
- 総合メディカル
I&H(阪神調剤) - アイセイ
- なの花
- クラフト
該当しそうなドラッグストア
- ウエルシア
- スギ薬局
- マツキヨ(ココカラ)
- イオン
- ツルハ
- 富士薬品
- クスリのアオキ

るるーしゅ
ドラッグストアの多くは基本料1ですから、42点→32点の-10点です。1日40枚で4000円、1カ月で約10万円、年間で120万円マイナスですね。
施設基準の届け出について
4月から新設される調剤基本料3のハに該当する場合は、4月20日までに厚生局に届け出が必要です。
特別調剤基本料について
大きい病院の敷地内にある薬局についても、ボコボコにされていました。現在9点なのですが、さらに減点されて7点になったうえに、地域支援体制加算、後発医薬品使用体制加算を算定の場合は20%減、特定の病院への服薬情報等提供料も算定できなくなるようです。
.png)
また敷地内薬局というと、大病院の敷地内にある薬局をイメージしますが診療所敷地内薬局も該当します。賃貸借については、第三者による転借が複数回行われている場合も賃貸借ありと判断するようです。
基本料に関連した疑義解釈
NEW
基本料についての疑義解釈がでていましたので紹介します。
問1 同一グループ内の処方箋受付回数の合計が1月に4万回を超えるグループが新規に開設した保険薬局について、新規指定時における調剤基本料の施設基準の届出の際は、同一グループの処方箋受付回数が1月に4万回を超えるグループに属しているものとして取り扱うことでよいか。
(答)よい。なお、同一グループ内の処方箋受付回数の合計が1月に3万5千回を超える場合及び 40 万回を超える場合並びに同一グループの保険薬局の数が 300 以上である場合についても同様の考え方である。
これに伴い、「疑義解釈資料の送付について(その2)」(平成 28 年3月 31日事務連絡)別添4の問1は廃止する。
問2 情報通信機器を用いた服薬指導を行った場合において、当該服薬指導に係る処方箋の受付回数は、処方箋の受付回数に含めるのか。
(答)含める。なお、特定の保険医療機関に係る処方箋による調剤の割合については、情報通信機器を用いた服薬指導を行った場合に係る処方箋の受付回数を特定の保険医療機関に係る処方箋の受付回数及び同一期間内に受け付けた全ての処方箋の受付回数に含めず算出する。
地域支援体制加算について
つづいて調剤基本料の加算である地域支援体制加算についてです。中医協の議論の中では、地域連携薬局の要件と整合性をという内容だった気がするのですが、4分割されました(ビックリ)
改定前
地域支援体制加算 :38点
改定後
地域支援体制加算1:39点
地域支援体制加算2:47点
地域支援体制加算3:17点
地域支援体制加算4:39点
地域支援の1と2は調剤基本料1の薬局のみで、地域支援の3と4は基本料1以外の薬局で取得可能です。
地域支援体制加算1(39点)の要件について
調剤基本料1の薬局が算定できる地域支援体制加算1についてです。改定のより、すこし要件が厳しくなります。
- 麻薬小売業の免許:要→要
- 在宅患者への指導実績:12回/年→24回/年
- かかりつけ薬剤師指導料の届け出:要→要
- 服薬情報等提供料の実績:12回/年→12回/年
- 他職種連携の会議への参加:1回/年→1回/年
①②③は必須で、④か⑤はどちらかでオッケーです。②の在宅実績は、地域連携薬局の24回に合わせて24回になっています。
地域支援体制加算2、3、4について
地域支援体制加算の2,3,4には実績が必要になります。また現行の薬剤師一人あたりの算定回数ではなく、受付回数ごとの実績に変更になっています。改定後の実績は、1万回あたりの回数で、年間受付枚数が15000回なら1.5倍すればいいです。尚、1万回未満は1万回とされるので注意してください。
| 要件 | 現行 | 改定後の実績リスト |
|---|---|---|
| ①夜間・休日対応実績 | 400回/年 | 400回 |
| ②麻薬調剤実績 | 10回/年 | 10回 |
| ③重複投薬・相互作用等防止加算実績 | 40回/年 | 40回 |
| ④かかりつけ薬剤師指導料等実績 | 40回/年 | 40回 |
| ⑤外来服薬支援料1実績 | 12回/年 | 12回 |
| ⑥服用薬剤調整支援料実績 | 1回/年 | 1回 |
| ⑦個人在宅の実績 | 12回/年 | 24回 |
| ⑧服薬情報等提供料実績 | 60回/年 | 60回 |
| ⑨多職種連携会議参加実績 | 5回/年 | 5回 |
地域支援体制加算2(47点)
まず地域支援体制加算2(47点)では、地域支援体制加算1の要件に加えて、相当の実績を示す必要があります。相当の実績というのは、①~⑨までの中で3つ以上でいいみたいです。

るるーしゅ
イヤイヤ…マジでぬるすぎでしょ…地域支援体制加算1とってて2クリアできないところのほうが少ないのでは…
地域支援体制加算3(17点)
つづいて地域支援体制加算3(17点)ですが、こちらは基本料1以外の薬局のための加算です。これは①~⑨のうち④かかりつけと⑦在宅を含む3つ以上に、麻薬小売業者の免許でOKみたいです。
地域支援体制加算4(39点)
最後に基本料1以外の薬局が相当の実績を示すことで算定できる地域支援体制加算4(39点)です。地域支援体制加算2でも相当の実績という文言がでていて3つ以上でしたが、残念ながら①~⑨で8つ以上です。
調剤基本料3のハの出現により、今までのゆるい要件で基本料1を取得していた薬局はめちゃくちゃやばいと思うかもしれませんが、経過措置期間があります。
令和4年3月31日時点で地域支援体制加算の施設基準に係る届出を行っている保険薬局については、「在宅患者に対する薬学的管理及び指導の実績」の要件を満たしていると届出を行っている保険薬局については、令和5年3月31日までの間に限り、「在宅患者に対する薬学的管理及び指導の実績」の基準を満たしているものとする。
令和4年3月31日時点で現に調剤基本料1を算定している保険薬局であって、同日後に調剤基本料3のハを算定することとなったものについては、令和5年3月31日までの間に限り、調剤基本料1を算定しているものとみなす。

るるーしゅ
2022年4月からはちゃんと実績をつくらないとやばくなりますね…
施設基準の届け出について
地域支援体制加算1
在宅実績が変更(在宅件数12→24件)となっているが、経過措置が設定されており、3月末時点で算定の薬局は届出不要
地域支援体制加算4
在宅実績が変更(薬剤師1人あたり→処方箋1万枚)となっているため、届出必要
地域支援体制加算2,3
新設のため、届出必要
地域支援体制加算に関連した疑義解釈について
問3 地域支援体制加算の届出を行っている調剤基本料1を算定する保険薬局において、地域支援体制加算2の新規届出を行う場合、地域支援体制加算1の実績を満たすことを改めて示す必要があるのか。
(答)そのとおり。
問4 地域支援体制加算2、3及び4の実績要件については、①薬剤調製料の時間外等加算及び夜間・休日等加算の算定回数の合計が 400 回以上であること、②薬剤調製料の麻薬を調剤した場合に加算される点数の算定回数が10 回以上であること、③調剤管理料の重複投薬・相互作用等防止加算の算定回数及び在宅患者重複投薬・相互作用等防止管理料の合計が 40 回以上であること、・・・と定められているが、令和4年3月までの実績について、薬剤調製料を調剤料、調剤管理料を薬剤服用歴管理指導料と読み替えることでよいか。
(答)そのとおり。
問5 地域支援体制加算の実績要件のうち、「在宅患者訪問薬剤管理指導料等の算定回数」及び「在宅患者訪問薬剤管理指導料等の単一建物診療患者が1人の場合の算定回数」について、「新型コロナウイルス感染症に係る診療報酬上の臨時的な取扱いについて(その 63)」(令和3年9月 28 日厚生労働省保険局医療課事務連絡)別添の問 16 における特例的な点数の算定回数を含めてよいか。
(答)地域支援体制加算の施設基準に関して、「COV 自宅」又は「COV 宿泊」による対応において、薬剤師が訪問し対面による服薬指導その他の必要な薬学的管理指導を実施した場合(在宅患者緊急訪問薬剤管理指導料1(500 点)を算定する場合)、在宅患者訪問薬剤管理指導料を算定している患者であれば、在宅患者への対応の実績として回数に加えることができる。
連携強化加算について
今回、地域支援体制加算につけられる加算が追加しました。それが連携強化加算(2点)です。
地域支援体制加算を算定している薬局が、災害や新興感染症の発生時等における医薬品供給や衛生管理に係る対応など、地域において必要な役割を果たすことができる体制を確保した場合の評価を新設する。
(1)他の保険薬局等との連携により非常時における対応につき必要な体制が整備されていること。
(2)(1)の連携に係る体制として、次に掲げる体制が整備されていること。
ア 災害や新興感染症の発生時等に、医薬品の供給や地域の衛生管理に係る対応等を行う体制を確保すること。
イ 都道府県等の行政機関、地域の医療機関若しくは薬局又は関係団体等と適切に連携するため、災害や新興感染症の発生時等における対応に係る地域の協議会又は研修等に積極的に参加するよう努めること。
ウ 災害や新興感染症の発生時等において対応可能な体制を確保していることについて、ホームページ等で広く周知していること。
(3)災害や新興感染症の発生時等に、都道府県等から医薬品の供給等について協力の要請があった場合には、地域の関係機関と連携し、必要な対応を行うこと。

るるーしゅ
地域の施設に高濃度アルコールの提供や抗原検査キットでの検査の実施、ラゲブリオやパキロビッドの提供とかですかね~
ただ具体的な内容については、告示でも不明で今後の連絡事項待ちとのことです。また施設基準の届け出が必要なようです。
連携強化加算の追加事項について
2022年3月31日に連携加算の追加状況がでてましたので内容を共有します。
1.「連携強化加算」に係る施設基準等の具体的な取扱いについて
連携強化加算の施設基準等の具体的な取扱いについては、次に掲げる体制等が整備されていること等をいうものであること。
(1)「災害や新興感染症の発生時等に、医薬品の供給や地域の衛生管理に係る対応等を行う体制を確保すること」について(第92の2の(1)のア)
① 災害や新興感染症の発生時等に、医薬品の提供施設として薬局機能を維持し、避難所・救護所等における医薬品の供給又は調剤所の設置に係る人員派遣等の協力等を行うこと。また、災害の発生時における薬局の体制や対応について手順書等を作成し、薬局内の職員に対して共有していること。
② 災害や新興感染症の発生時等において、医薬品の供給や地域の衛生管理に係る対応等を行うことについて、薬局内で研修を実施する等、必要な体制の整備が行われていること。
(2)「都道府県等の行政機関、地域の医療機関若しくは薬局又は関係団体等と適切に連携するため、災害や新興感染症の発生時等における対応に係る地域の協議会又は研修等に積極的に参加するよう努めること」について(第92の2の(1)イ)災害や新興感染症の発生時等における対応に係る地域の協議会、研修又は訓練等に参加するよう計画を作成すること。また、協議会、研修又は訓練等には、年1回程度参加することが望ましい。なお、参加した場合には、必要に応じて地域の他の保険薬局等にその結果等を共有すること。
(3)「災害や新興感染症の発生時等において対応可能な体制を確保していることについて、ホームページ等で広く周知していること」について(第92の2の(1)ウ)災害や新興感染症の発生時等において対応可能な体制を確保していることについて、薬局内での掲示又は当該薬局のホームページ等において公表していること。また、自治体や関係団体等(都道府県薬剤師会又は地区薬剤師会等)のホームページ等においても、災害や新興感染症の発生時等に係る対応等が可能である旨、広く周知されていることが望ましい。
(4)「災害や新興感染症の発生時等に、都道府県等から医薬品の供給等について協力の要請があった場合には、地域の関係機関と連携し、必要な対応を行うこと」について(第92の2の(2))PCR等検査無料化事業に係る検査実施事業者として登録され、当該事業を実施していること。また、当該検査実施事業者として登録されていることについて、自治体等のホームページ等において広く周知されていること。
2.届出について
(1) 施設基準通知の別添2の様式87の3の4に必要事項を記載した上で地方厚生(支)局へ届出を行うこと。
(2) 1.(4)について、当該検査実施事業者として登録されていることについて、自治体等のホームページ等で公表されていることが確認できるウェブページのコピー等を添付すること。
3.本取扱いについては、令和4年4月から当面の間の取扱いを示すものであり、今後、見直す可能性があることに留意すること。
後発医薬品調剤体制加算について
後発医薬品調剤体制加算は、支払い側から「もう全国平均約80%だし、ここに加算つけることの費用対効果悪いよ?もう減算だけでいんじゃね?」という話があったのですが、なんとか継続できそうですね。

改定前
加算1(75%以上):15点
加算2(80%以上):22点
加算3(85%以上):28点
40%未満:減算2点
改定後
加算1(80%以上):21点
加算2(85%以上):28点
加算3(90%以上):30点
50%未満:減算5点
中医協で支払い側が、メリハリをつけた点数といっていたので80%以上でももっと下がるかと思いましたが、結局のところ75%以上の15点が消えただけで、ここは薬剤師会などのロビー活動があったんじゃないかなと思います。減算対象が50%以上で5点ですが、経過措置期間が2022年9月末ありますのでなんかとなるんじゃないでしょうかね。

るるーしゅ
尚、40%未満の場合は、4月より減算5点ですのでね。
また医師・薬剤師側からはジェネリック医薬品の供給が不安定なことを理由に経過措置期間や数量計算の除外医薬品の拡大などを伝えていたため、数量計算からの除外品目が更新されていましたね。
施設基準の届け出について
使用割合の区分が変更となっているため区分に変更がなくても届出が必要
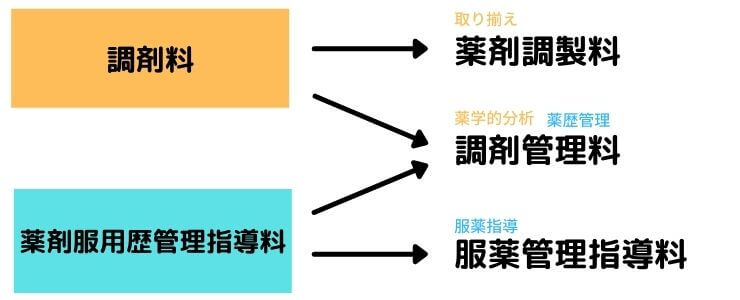
調剤料(薬剤調製料)について
タイトルから分かると思いますが、調剤料は調剤報酬改定で薬剤調製料という名称に変更です。
改定前
内服薬
7日以下:28点
8~14日:55点
15~21日:64点
22~30日:77点
31日以上:86点
改定後
内服薬
1剤につき24点
この日数に応じて、点数が変わる調剤料は廃止されました。ここの部分はなかなか患者さんにも説明しても理解されづらかったですからね。
現状、今までの調剤料同様に、上限は3剤までです。尚、この薬剤調製料が対物業務に該当し、今回は枠組みを変えるだけなので点数は下がりませんでしたが、今後下がっていく点数だと思います。
自家製剤加算の割線の文言削除
錠剤半割の際の自家製剤加算の要件に、割線があることという文言が消えました。東京都は割線の有無にかかわらず自家製剤加算算定できていたのですが地域特性がありまして不公平だったんですよね。
やっとですが、それが解消されたようです。ただ点数が下がっていますが…
現行自家製剤加算(錠剤の分割)
投与日数が7又はその端数を増すごとに20点を加算
改定後自家製剤加算(錠剤の分割)
投与日数が7又はその端数を増すごとに4点を加算
嚥下困難者用製剤加算、自家製剤加算の疑義解釈
問 11 薬価基準に収載されている剤形では薬剤の服用が困難な患者に対し、錠剤を分割する場合、嚥下困難者用製剤加算は算定可能か。
(答)不可。医師の了解を得た上で錠剤を砕く等剤形を加工する場合は算定可。
問 12 嚥下困難者用製剤加算及び自家製剤加算について、それぞれどのような場合に算定できるのか。
(答)原則として、処方された用量に対応する剤形・規格があり、患者の服薬困難解消を目的として錠剤を砕く等剤形を加工する場合は嚥下困難者用製剤加算を算定でき、処方された用量に対応する剤形・規格がなく、医師の指示に基づき自家製剤を行う場合は自家製剤加算を算定できる。
問 13 自家製剤加算について、錠剤を分割する場合は、割線の有無にかかわらず、所定点数の 100 分の 20 に相当する点数を算定するのか。
(答)そのとおり。
問 14 自家製剤加算における「同一剤形」の範囲は、どのように考えたらよいか。
(答)内服薬の下記の剤形については、それぞれ別剤形として取り扱うこと。その他については、内服薬及び外用薬における「同一剤形」の取扱いと同様である。なお、本取扱いは、内服薬に係る自家製剤加算における考え方であり、例えば、調剤時の後発医薬品への変更に関する剤形の範囲の取扱いとは異なることに留意すること。
○内用薬
① 錠剤、口腔内崩壊錠、分散錠、粒状錠、カプセル剤、丸剤
② 散剤、顆粒剤、細粒剤、末剤
新設 調剤管理料について
今まで調剤料として算定していた対人業務の部分と、薬剤服用歴管理指導料のなかの一部を足したものがこの調剤管理料になって新設されました。
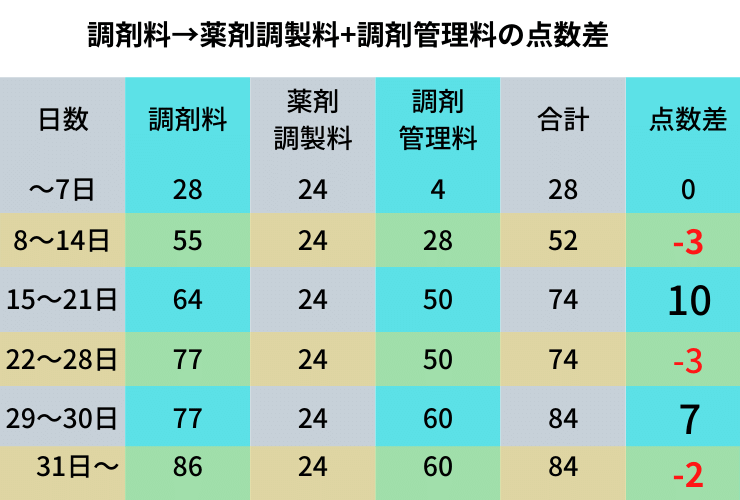
薬剤調製料のところで日数ごとに値段が変わるのがなくなったといいましたが、実はこっちの調剤管理料で反映されています。これは、処方日数によってどのような副作用をモニタリングするかや指導内容が変わってくるの妥当としましょう。
内服薬(1剤につき)
7日以下:4点
8~14日:28点
15~28日:50点
29日以上:60点
内服薬以外:4点
今までの調剤料が、薬剤調製料+調剤管理料になりましたが点数見る限りでは枠組みを変えただけで大きくマイナスになるといったことはなさそうですね。

るるーしゅ
処方日数が14日、28日というキリがいい数字ばかりの処方箋が多いところは少しマイナスになります。処方元と関係があれば泣きついてみてはいかがでしょうか(私ならやると思います)
また調剤管理料の加算として6剤以上の患者が新規もしくは処方変更があった場合に調剤管理加算というのが新設されています。
複数の医療機関から6種類以上の内服薬が処方された患者が、薬局を初めて利用する場合又は2回目以降の利用において処方内容が変更された場合であって、当該患者が服用中の薬剤について必要な薬学的分析を行った場合の評価を新設する。
調剤管理加算(調剤管理料)
イ 初めて処方箋を持参した場合:3点
ロ 2回目以降に処方箋を持参した場合であって処方内容の変更により薬剤の変更又は追加があった場合:3点
算定要件
別に厚生労働大臣が定める保険薬局において、複数の保険医療機関から6種類以上の内服薬(特に規定するものを除く。)が処方されている患者又はその家族等に対して、当該患者が服用中の薬剤について、服薬状況等の情報を一元的に把握し、必要な薬学的管理を行った場合は、調剤管理加算として、上記の点数をそれぞれ調剤管理料の所定点数に加算する。
施設基準
重複投薬等の解消に係る取組の実績(過去一年間に服用薬剤調整支援料を1回以上算定した実績)を有している保険薬局であること。(基準を満たしていれば届け出不要です)
中医協で最初の議論の際に6種類以上は調剤時間がかかる的な発表をしてボコボコにされた内容です。こんな加算を現場の薬剤師は望んでいるのかという厳しい意見も出てたけど・・・薬剤師側も6種類以上だと副作用の頻度が増えるのでその分、管理も大変になってくるともっともらしいことを言ってはいましたがどうなんでしょうね。
さて、施設基準で服用薬剤調整支援料1の算定実績きましたね。ほとんどの薬局で実績がないのではないでしょうか(汗)
新設 電子的保健医療情報活用加算(3点)
調剤管理料の加算としてオンライン資格確認システムを活用した患者に加算が追加されます。わたしは40未満なので特定検診のデータがないため、薬局でどのようなデータが見られるのか不明ですが、ここから腎機能などを評価できるようになるといいのになと思っています。
算定対象
オンライン資格確認システムを活用する保険薬局において調剤が行われた患者
算定要件
保険薬局において、健康保険法第3条第13項に規定する電子資格確認により、患者に係る薬剤情報等を取得した上で調剤を行った場合に月1回に限り所定点数に加算する。
(※)健康保険法第3条第13項に規定する電子資格確認により、当該患者に係る薬剤情報等の取得が困難な場合等にあっては、令和6年3月31日までの間に限り、3月に1回に限り1点を所定点数に加算する。(基準を満たしていれば届け出不要です)
- レセプト請求がオンラインであること
- オンライン資格確認の体制整備
- ②について、薬局の分かりやすい所に掲示
調剤管理料、調剤管理加算に関連した疑義解釈
問 15 調剤管理料における「内服薬」に、浸煎薬及び湯薬は含まれないのか。
(答)そのとおり。
問 16 内服薬(内服用滴剤、浸煎薬、湯薬及び屯服薬であるものを除く。)と外用薬が同時に処方された場合、調剤管理料1及び調剤管理料2を同時に算定可能か。
(答)不可。内服薬(内服用滴剤、浸煎薬、湯薬及び屯服薬を除く。)以外のみが処方された場合、調剤管理料2を算定する。
問 17 同一保険医療機関の複数診療科から合計で6種類以上の内服薬(特に規定するものを除く。)が処方されている患者について、調剤管理加算は算定可能か。
(答)不可。
問 18 複数の保険医療機関から合計で6種類以上の内服薬(特に規定するものを除く。)が処方されている患者について、当該患者の複数の保険医療機関が交付した処方箋を同時にまとめて受け付けた場合、処方箋ごとに調剤管理加算を算定可能か。
(答)算定不可。複数の保険医療機関が交付した同一患者の処方箋を同時にまとめて受け付けた場合、調剤管理加算は1回のみ算定できる。
問 19 「初めて処方箋を持参した場合」とは、薬剤服用歴に患者の記録が残っていない場合と考えてよいか。
(答)よい。ただし、薬剤服用歴等に患者の記録が残っている場合であっても、当該患者の処方箋を受け付けた日として記録されている直近の日から3年以上経過している場合には、「初めて処方箋を持参した場合」として取り扱って差し支えない。
問 20 「処方内容の変更により内服薬の種類が変更した場合」とは、処方されていた内服薬について、異なる薬効分類の有効成分を含む内服薬に変更された場合を指すのか。
(答)そのとおり。
問 21 調剤管理加算の施設基準における「過去一年間に服用薬剤調整支援料を1回以上算定した実績を有していること」について、「過去一年間」の範囲はどのように考えればよいか。
(答)服用薬剤調整支援料の直近の算定日の翌日から翌年の同月末日までの間は、「1回以上算定した実績」を有するものとしてよい。例えば、令和4年4月 20 日に服用薬剤調整支援料を算定した場合、その翌日の令和4年4月21 日から令和5年4月末日までの間、調剤管理加算の施設基準を満たすこととする。
問 22 調剤管理料の注5に規定する電子的保健医療情報活用加算について、ただし書の「当該患者に係る薬剤情報等の取得が困難な場合」とは、どのような場合が対象となるのか。
(答)当該加算は、保険薬局においてオンライン資格確認等システムが開始され、薬剤情報等を取得し、当該情報を活用して調剤等を実施できる体制が整えられていることを評価する趣旨であることから、オンライン資格確認等システムの運用を開始している保険薬局であれば、実際に患者が個人番号カードを持参せず、薬剤情報等の取得が困難な場合であっても、ただし書の「当該患者に係る薬剤情報等の取得が困難な場合」に該当するものとして差し支えない。
また、患者の個人番号カードが破損等により利用できない場合や患者の個人番号カードの利用者証明用電子証明証が失効している場合なども、同様に該当する。
問 23 調剤管理料の注5に規定する電子的保健医療情報活用加算の施設基準において、「当該情報を活用して調剤等を実施できる体制を有していることについて、当該保険薬局の内側及び外側の見えやすい場所に掲示していること」とされているが、薬局の窓口や掲示板に「マイナ受付」のポスターやステッカーを掲示することでよいか。
(答)よい。
薬学管理料について
薬学管理料については、まず薬剤服用歴管理指導料の薬歴管理の部分は調剤管理料に、服薬指導の部分は服薬管理指導料に変わりました。
服薬管理指導料
- 3ヵ月以内に再来患者(手帳持参) 43点→45点
- 上記の患者以外の患者 57点→59点
- 特養入所患者を訪問 43点→45点
- オンライン服薬指導 43点→45点
全体的に微増していますね。これは調剤後のフォローアップ分の点数なので、必要に応じてしっかりとフォローアップしましょう。慢性疾患で処方が変更して次回が一カ月後の場合「次回副作用確認」とかまずいだろうなと思っています。
服薬管理指導料の疑義解釈
問 24 服薬管理指導料の「4」情報通信機器を用いた服薬指導を行った場合(オンライン服薬指導)及び在宅患者オンライン薬剤管理指導料における「関連通知」とは、具体的には何を指すのか。
(答)「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律施行規則等の一部を改正する省令の施行について(オンライン服薬指導関係)」(令和4年3月 31 日薬生発 0331 第 17 号。厚生労働省医薬・生活衛生局長通知)を指す。
なお、これに伴い、「疑義解釈資料の送付について(その5)」(令和2年4月 16 日事務連絡)別添2の問4は廃止する。
またその他にも新設された薬学管理料などがありますので紹介します。
服薬管理指導料の特例
まずはかかりつけ薬剤師指導料を算定している患者で、かかりつけ薬剤師以外が対応した場合も評価するようになりました。(59点)どうしても休みの日とかで対応できないことはあると思いますし、かかりつけ薬剤師に引継ぎの業務が発生していますよね。

るるーしゅ
これはすなわちかかりつけ薬局としての評価と捉えてよさそうですよね。
基本担当制でいないときは薬局全体でフォローすることでOKということですからね。
現状、1.4%とめちゃくちゃ低い数値ですからね。患者さんの中には1~2割くらいは多少費用が高くなってもこういうサービスを受けたいという人がいるはずですから、そのギャップをなんとかしましょう。
算定対象
当該保険薬局における直近の調剤において、かかりつけ薬剤師指導料又はかかりつけ薬剤師包括管理料を算定した患者
算定要件
やむを得ない事情により、当該患者の同意を得て、当該指導料又は管理料の算定に係る保険薬剤師と、当該保険薬剤師の所属する保険薬局の他の保険薬剤師であって別に厚生労働大臣が定めるものが連携して、指導等を行った場合に、処方箋受付1回につき、算定する。
施設基準
別に厚生労働大臣が定めるものは、かかりつけ薬剤師指導料又はかかりつけ薬剤師包括管理料に係る患者の同意を得た保険薬剤師と連携した指導等を行うにつき十分な経験等を有する者※(1名に限る。)であること。
※「かかりつけ薬剤師と連携する他の薬剤師」は以下の要件を全て満たす保険薬剤師であること。
(1) 保険薬剤師として3年以上の薬局勤務経験があること。なお、保険医療機関の薬剤師としての勤務経験を1年以上有する場合、1年を上限として保険薬剤師としての勤務経験の期間に含めることができる。
(2) 当該保険薬局に継続して1年以上在籍していること。

るるーしゅ
あらかじめ、私が不在の時はこの人が代わりに対応しますと伝えて、OKもらっておく必要がありますね。
服薬管理指導料の特例の疑義解釈
【服薬管理指導料の特例(手帳の活用実績が相当程度あると認められない保険薬局が算定する服薬管理指導料)】
問 25 服薬管理指導料の注 13 に規定する特例(手帳の活用実績が相当程度あると認められない保険薬局が算定する服薬管理指導料)の対象薬局について、かかりつけ薬剤師指導料、かかりつけ薬剤師包括管理料又は服薬管理指導料の注 14 に規定する特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)は算定可能か。
(答)不可。
【服薬管理指導料の特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)】
問 26 「算定に当たっては、かかりつけ薬剤師がやむを得ない事情により業務を行えない場合にかかりつけ薬剤師と連携する他の薬剤師が服薬指導等を行うことについて、・・・あらかじめ患者の同意を得ること」とあるが、処方箋を受け付け、実際に服薬指導等を実施する際に同意を得ればよいか。
(答)事前に患者の同意を得ている必要があり、同意を得た後、次回の処方箋受付時以降に算定できる。
問 27 かかりつけ薬剤師と連携する他の薬剤師に該当する薬剤師が、異動等により不在の場合は、次回の服薬指導の実施時までに、新たに別の薬剤師を当該他の薬剤師として選定すれば、当該服薬指導の実施時に服薬管理指導料の特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)を算定可能か。
(答)不可。次に要件を満たした際に算定可能。
問 28 既にかかりつけ薬剤師指導料等の算定に係る同意を得ている患者に対し、かかりつけ薬剤師と連携する他の薬剤師が対応した場合の特例に係る同意を追加で得る場合は、かかりつけ薬剤師の同意書に追記する又は別に当該特例に係る同意を文書で得るといった対応をすればよいか。
(答)よい。ただし、既存の同意書に当該特例に係る同意に関して追記する場合には、当該同意を得た日付を記載するとともに、改めて患者の署名を得るなど、追記内容について新たに同意を取得したことが確認できるようにすること。また、別に文書により当該特例に係る同意を得る場合については、既存の同意書と共に保管すること。
問 29 かかりつけ薬剤師と連携する他の薬剤師が対応することについて、事前に患者の同意を得ている場合であって、当該他の薬剤師が以下のとおり対応する場合は、それぞれ服薬管理指導料の特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)を算定可能か。
① 週3回勤務の薬剤師が対応する場合
② 当該店舗で週3回、他店舗で週2回勤務の薬剤師が対応する場合
(答)かかりつけ薬剤師と連携する他の薬剤師の要件を満たせば、①及び②のいずれの場合についても算定可。
問 30 かかりつけ薬剤師と連携する他の薬剤師については、かかりつけ薬剤師と同様に届出が必要か。
(答)不要。
問 31 服薬管理指導料の注 14 に規定する特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)を算定した場合についても、服薬管理指導料の注 13 に規定する特例(手帳の活用実績が相当程度あると認められない保険薬局が算定する服薬管理指導料)に係る手帳を提示した患者への服薬管理指導料の算定回数の割合の算出に含める必要があるのか。
(答)そのとおり。
問 32 服薬管理指導料の特例(かかりつけ薬剤師と連携する他の薬剤師が対応した場合)を算定した場合には、算定要件を満たせば服薬管理指導料の各注に規定する加算を算定できるのか。
(答)そのとおり。
かかりつけ薬剤師指導料に関連した疑義解釈
問 33 かかりつけ薬剤師指導料又はかかりつけ薬剤師包括管理料(以下「かかりつけ薬剤師指導料等」という。)について、かかりつけ薬剤師が情報通信機器を用いた服薬指導を行う場合は算定可能か。
(答)それぞれの算定要件を満たせば算定可。
問 34 薬剤師が在籍・勤務期間中に、育児休業、産前・産後休暇又は介護休業(以下「育児休業等」という。)を取得した場合、当該薬剤師が育児休業等から復帰して1年又は3年以上経過しない限り、「当該保険薬局に1年以上の在籍」「3年以上の薬局勤務経験」の要件を満たさないのか。
(答)育児休業等を取得した薬剤師については、育児休業等の期間を除いた通算の期間が1年又は3年以上であれば、要件を満たすものとする。したがって、育児休業等の取得前に1年以上在籍又は3年以上勤務していれば、育児休業等から復帰した時点においても当該要件を満たすこととなる。
なお、この取扱いについては、地域支援体制加算の施設基準における管理薬剤師の在籍・勤務期間についても同様である。これに伴い、「疑義解釈資料の送付について(その1)」(平成 28 年3月 31日事務連絡)別添4の問 43 は廃止する。
服用薬剤調整支援料2の見直し

今回の改定で、服用薬剤調整支援料1の算定実績もしくは、服用薬剤調整支援料2を算定してしっかりとポリファーマシーの解消につながった実績があれば、服用薬剤調整支援料2の点数が110点、実績がない場合は90点になります。(これも施設基準の届け出不要です)

るるーしゅ
やーい、お前の薬局、服用薬剤調整支援料2の点数90点!!と言われないようにしっかりと実績を作りましょう。
医療的ケア児に対する薬学的管理の評価

医療的ケア児については、あまり該当する事例がないかもしれない。ただこの医療的ケア児への薬学管理が評価されたということで、ゼッタイ知っておいてもらいたいことは、薬剤師がやっていたことが評価されたということです。
薬剤師にやってもらいたいから点数つけたのではなく、点数がついてない頃から、しっかりとやっていたことがこのように評価されたというわけです。

るるーしゅ
こういう点数をくれればやるよではなく、こういうことをしっかりやっているので評価してほしいというべきなんですよ。
だからしっかりとやるべきことをやってエビデンスを出していきましょう
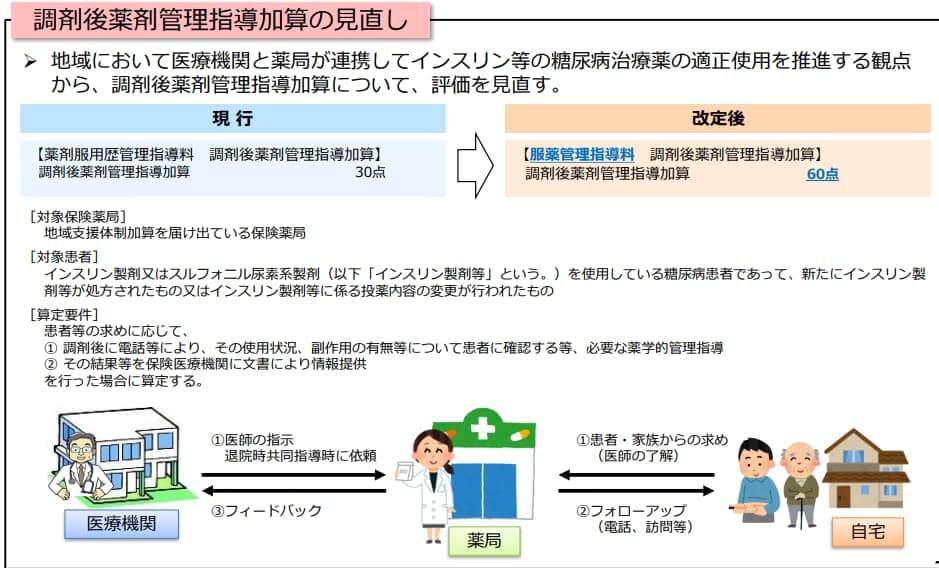
調剤後薬剤管理指導加算
調剤後のフォローアップが好評、特に糖尿病領域で医師側からの評価も高かったので現状の30点より高くなりました。特別要件などは追加されていません。
新設 服薬情報等提供料3(50点)(3月に1回に限り)
服薬情報等提供料について、医療機関からの求めに応じて、薬局において入院予定の患者の服用薬に関する情報等を一元的に把握し、必要に応じて持参した服用薬の整理を行うとともに、医療機関に対して、当該患者の服薬状況等について文書により提供した場合の評価を新設する。
算定要件
- 入院前の患者に係る保険医療機関の求めがあった場合において、当該患者の同意を得た上で、当該患者の服用薬の情報等について一元的に把握し、必要に応じて当該患者が保険薬局に持参した服用薬の整理を行うとともに、保険医療機関に必要な情報を文書により提供等した場合に3月に1回に限り算定する。
- これらの内容等については薬剤服用歴に記録すること。

服薬情報等提供料に関連した疑義解釈
問 42 服薬情報等提供料1を算定する患者について、同一月内に服薬情報等提供料3は算定可能か。
(答)異なる内容について情報提供を行う場合は、算定可。
問 43 服薬情報等提供料は、特別調剤基本料を算定している保険薬局において、当該保険薬局と不動産取引等その他の特別な関係を有している保険医療機関への情報提供を行った場合は算定できないこととされているが、当該保険医療機関が不明である場合は算定できるのか。
(答)不可。
新設 外来服薬支援料2
一包化加算がこの外来服薬支援料2に変更になっています。

外来服薬支援料2は処方箋受付1回に付き1回算定できます。また外来服薬支援料2を算定した範囲の薬剤については薬剤調整料の自家製剤加算および計量混合加算、計量混合調剤加算を算定することはできない取り扱いは、一包化加算と同じです。
説明会ではここまででしたので、在宅患者へのおとどけの場合に算定できなくなるのかはよくわかりません。
外来服薬支援料の疑義解釈
問 35 処方医からの一包化薬の指示がある処方箋と共に、他の薬局で調剤された薬剤や保険医療機関で院内投薬された薬剤を併せて薬局に持参した場合であって、処方箋に基づく調剤を行う際に全ての薬剤の一包化を行い、服薬支援を行った場合には、外来服薬支援料2は算定可能か。
(答)他の薬局で調剤された薬剤や保険医療機関で院内投薬された薬剤を一包化したことに対しては外来服薬支援料1、一包化薬の指示がある処方箋を一包化したことに対しては外来服薬支援料2を算定できるが、併算定不可。
リフィル処方箋の導入について
はい、今回の改定でリフィルが解禁されます。リフィル解禁にともない処方箋様式も変更になります。
とはいえリフィル処方箋を推進させるための飴は十分ではなく、一部の大病院で処方箋料の減算を免れる程度なので解禁されたからといって、一気にリフィル処方箋がすすむとは思えません。
ただリフィル処方箋を発行する大病院の門前薬局は、死活問題になると思います。(患者側の調査でリフィル処方箋は病院の近くの薬局ではなく、自分の住んでいる地域の薬局を利用するという声が多かったからです)
- 患者が処方箋をなくす可能性(薬局側が秘密裏にあずかるケースもでてくるのでは?)
- 2回目以降の受け取り時期にも期限有
- 患者側が一括でもらうより、負担が増える
リフィル処方箋には、パッと思いつくのが上の内容ですね。負担が増える問題は薬剤師側がしっかりとエビデンスを出せるといいのではないかなと思います。(長期投薬 vs リフィルで残薬やアウトカムなど)
というわけで、実際に目にする機会はそこまでないと思いますが、リフィル処方箋が来た際のフローを確認しておきましょう。

確認事項
投与量の上限がある処方でのリフィルは不可(新薬、麻薬、向精神薬、湿布薬)
1回目調剤もしくは2回目調剤時の対応
調剤日と次回調剤予定日(調剤日+調剤日数+1日)を記入、裏面に薬局名、調剤した薬剤師名を記載しコピーをとり患者へ返却、予定時期に来ない場合は電話で連絡

るるーしゅ
リフィル処方箋への需要はあると思いますので、薬剤師が「こういう制度が今回から出来ましたので、毎回薬だけなら医師に相談してみてはいかがですか」という声掛けするのがいいかもしれませんね
リフィル処方箋に関連した疑義解釈
問6 「リフィル処方箋により調剤した場合は、調剤した内容、患者の服薬状況等について必要に応じ処方医へ情報提供を行うこと」とされているが、この場合において、服薬情報等提供料は算定可能か。
(答)算定要件を満たしていれば、服薬情報等提供料1又は2を算定可。
問7 リフィル処方箋による2回目以降の調剤については、「前回の調剤日を起点とし、当該調剤に係る投薬期間を経過する日を次回調剤予定日とし、その前後7日以内」に行うこととされているが、具体的にはどのように考えればよいか。
(答)例えば、次回調剤予定日が6月 13 日である場合、次回調剤予定日を含まない前後7日間の6月6日から6月 20 日までの間、リフィル処方箋による調剤を行うことが可能である。ただし、調剤した薬剤の服薬を終える前に次回の調剤を受けられるよう、次回調剤予定日までに来局することが望ましいこと等を患者に伝えること。
問8 リフィル処方箋の写しは、いつまで保管する必要があるのか。
(答)当該リフィル処方箋の写しに係る調剤の終了日から3年間保管すること。
問9 一般名処方によるリフィル処方箋を受け付けた場合、2回目以降の調剤においてはどのように取り扱えばよいか。
(答)2回目以降の調剤においても、一般名処方されたものとして取り扱うことで差し支えないが、初回来局時に調剤した薬剤と同一のものを調剤することが望ましい。
問 10 リフィル処方箋を次回調剤予定日の前後7日以外の日に受け付けた場合は、当該リフィル処方箋による調剤を行うことはできるか。
(答)不可。なお、調剤可能な日より前に患者が来局した場合は、再来局を求めるなど適切に対応すること。
在宅業務の推進
在宅患者緊急訪問薬剤管理指導料の見直し
在宅患者への訪問薬剤管理指導について、主治医と連携する他の医師の指示により訪問薬剤管理指導を実施した場合を対象に加える。
訪問薬剤管理指導を実施している保険薬局の保険薬剤師が、在宅での療養を行っている患者であって通院が困難なものの状態の急変等に伴い、当該患者の在宅療養を担う保険医療機関の保険医の求めにより、当該患者に係る計画的な訪問薬剤管理指導とは別に、緊急に患家を訪問して必要な薬学的管理及び指導を行った場合に、1と2を合わせて月4回に限り算定。
訪問薬剤管理指導を実施している保険薬局の保険薬剤師が、在宅での療養を行っている患者であって通院が困難なものの状態の急変等に伴い、当該患者の在宅療養を担う保険医療機関の保険医又は当該保険医療機関と連携する他の保険医療機関の保険医の求めにより、当該患者に係る計画的な訪問薬剤管理指導とは別に、緊急に患家を訪問して必要な薬学的管理及び指導を行った場合に、1と2を合わせて月4回に限り算定。
在宅患者訪問薬剤管理指導料 在宅患者医療用麻薬持続注射療法加算 250点
在宅で医療用麻薬持続注射療法が行われている患者に対して、注入ポンプによる麻薬の使用など在宅での療養の状況に応じた薬学的管理及び指導を行った場合について、新たな評価を行う。
算定要件
在宅で医療用麻薬持続注射療法を行っている患者に対して、その投与及び保管の状況、副作用の有無等について患者又はその家族等に確認し、必要な薬学的管理及び指導を行った場合に1回につき所定点数に加算する。この場合において、注3に規定する加算(麻薬管理指導加算)は算定できない。
施設基準
- 麻薬及び向精神薬取締法第三条の規定による麻薬小売業者の免許を受けていること。
- 医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律第三十九条第一項の規定による高度管理医療機器の販売業の許可を受けていること。
在宅患者訪問薬剤管理指導料 在宅中心静脈栄養法加算 150点
在宅中心静脈栄養法が行われている患者に対して、輸液セットを用いた中心静脈栄養法用輸液等の薬剤の使用など在宅での療養の状況に応じた薬学的管理及び指導を行った場合について、新たな評価を行う。
算定要件
在宅中心静脈栄養法を行っている患者に対して、その投与及び保管の状況、配合変化の有無について確認し、必要な薬学的管理及び指導を行った場合に1回につき所定点数に加算する。
施設基準
医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律第三十九条第一項の規定による高度管理医療機器の販売業の許可を受けている又は同法第三十九条の三第一項の規定による管理医療機器の販売業の届出を行っていること。
在宅に関連した疑義解釈
【在宅患者訪問薬剤管理指導料、在宅患者緊急訪問薬剤管理指導料】
問 36 「在宅療養を担う保険医療機関の保険医と連携する他の保険医については、担当医に確認し、薬学的管理指導計画書等に当該医師の氏名と医療機関名を記載すること」とあるが、担当医への確認は、在宅療養を担う保険医療機関の保険医と連携する他の保険医の求めにより、患家を訪問して必要な薬学的管理指導を行った後に行ってもよいか。
(答)よい。なお、この場合においては、薬学的管理指導の実施後に担当医への情報提供を行う際に確認を行うこと。
【在宅患者訪問薬剤管理指導料】
問 37 在宅患者訪問薬剤管理指導における医師の指示は、どのような方法で行えばよいか。
(答)医師による訪問の指示については、診療状況を示す文書、処方箋等(電子メール、FAX 等によるものを含む。以下「文書等」という。)に、「要訪問」「訪問指導を行うこと」等の指示を行った旨が分かる内容及び処方日数を記載することにより行われる必要がある。ただし、処方日数については、処方から1か月以内の訪問を指示する場合は記載されている必要はなく、緊急やむを得ない場合においては、後日文書等により処方日数が示されていればよい
【在宅患者緊急訪問薬剤管理指導料】
問 38 在宅患者緊急訪問薬剤管理指導料における「状態の急変等に伴い」には、化学療法の副作用対策としての支持薬処方、状態変化に伴う処方変更など、今後の継続的な薬物療法に影響を及ぼすことが想定される場合は該当するか。
(答)当該患者の在宅療養を担う保険医療機関の保険医又は当該保険医療機関と連携する他の保険医療機関の保険医の求めがある場合には、該当する。
【小児特定加算】
問 39 小児特定加算の対象患者について、「児童福祉法第 56 条の6第2項に規定する障害児である患者」であることは、どのように確認するのか。
(答)国や地方自治体が発行する手帳の確認、処方医への問合せ等の適切な方法により確認すること。なお、確認できない場合は、当該加算は算定できない。
【在宅患者医療用麻薬持続注射療法加算】
問 40 在宅患者医療用麻薬持続注射療法加算について、在宅患者訪問薬剤管理指導料と同様に、処方箋受付がない場合であっても算定可能か。
(答)算定可。在宅患者中心静脈栄養法加算についても同様である。
【在宅中心静脈栄養法加算】
問 41 在宅中心静脈栄養法加算について、薬剤調製料の無菌製剤処理加算(中心静脈栄養法用輸液)との併算定は可能か。また、在宅患者医療用麻薬持続注射療法加算との併算定は可能か。
(答)いずれも併算定可。
退院時共同指導料の見直し
退院時共同指導について、患者が入院している医療機関における参加職種の範囲を医療機関における退院時共同指導料の要件に合わせ拡大する。
薬局の薬剤師が、ビデオ通話が可能な機器を用いて共同指導に参加する場合の要件を緩和する。
算定要件
保険医療機関に入院中の患者について、当該患者の退院後の訪問薬剤管理指導を担う保険薬局として当該患者が指定する保険薬局の保険薬剤師が、当該患者の同意を得て、退院後の在宅での療養上必要な薬剤に関する説明及び指導を、入院中の保険医療機関の保険医又は保健師、助産師、看護師、准看護師、薬剤師、管理栄養士、理学療法士、作業療法士、言語聴覚士若しくは社会福祉士と共同して行った上で、文書により情報提供した場合に、当該入院中1回に限り算定する。ただし、別に厚生労働大臣が定める疾病等の患者については、当該入院中2回に限り算定できる。
2022年調剤報酬改定の所感

今回の調剤報酬改定は、改定の目的にもありましたが、対物から対人へというのが強く出た改定だと思います。これからの薬剤師の時代のなかで歴史を振り返った際に今回の2022年の調剤報酬改定がターニングポイントになっていると評される気がします。
具体的な影響としては、基本料1の個人や中小の薬局には大きな変化はないのかなと思います。ただ地域支援体制加算2という簡単なニンジンぶら下げられたので、ちゃんとした組織ならここを目指すのではないかと思います。
また調剤管理加算と服用薬剤調整支援料2で、服用薬剤調整支援料1の実績を求められています。そんなにメインとなる点数ではありませんが、こういう部分をしっかり算定していくことが今後、生き残る薬局の上で重要だと思います。

るるーしゅ
日本の医薬分業は今後、効率化の波が押し寄せてくると思います。しっかりとやるべきことをやって、地域で信頼される薬局になりましょう。
一方、調剤基本料3のハに該当する大手チェーン薬局やドラッグストアは、4月から結構大変だと思います。
今まで調剤基本料1で地域支援体制加算を算定した店舗は、4月から調剤基本料3のハで-10点です。経過措置で1年間は地域支援体制加算1を算定できますが2023年4月1日からは加算ナシ、もしくは地域支援体制加算3(17点)、4(39点)になってしまいます。


るるーしゅ
経過措置期間中に、地域支援体制加算2にアップして、1年間で相当の実績を満たし地域支援体制加算4を算定するが理想ですかね…
今回の内容から、基本料1のところも長期的には対物から対人でしっかり実績示さないと辛くなってきたなという印象をもちました。
- 大手チェーン薬局というだけ(薬局機能ではなく店舗数)で基本料の減額(3のハ)
- 地域支援体制加算が基本料1以外でもとりやすくなった
- 地域支援体制加算が基本料1でも実績評価が加わった
- 6剤以上の調剤管理加算の算定には、服用薬剤調整支援料の実績が必要
大手チェーンというだけで基本料を3のハが適用される可能性があり、そのマイナス分は地域支援体制加算を算定することで対応するしかないと思います。
基本料1のところも地域支援体制加算1の要件も厳しくなりますし、在宅の件数は倍の24件になるはずですし、地域支援体制加算1の優遇もいつ終わるか分からないので各種実績に力を入れるのではないでしょうか。(地域支援2を目指しつつ)
かかりつけ薬剤師、トレーシングレポート、ポリファーマシーへの介入、このあたりを個々としてしっかり出来ることは最低限、上にたつ立場の人はこの辺をうまくやる気にさせる力などが求められそうですね。

るるーしゅ
地域支援や後発品、調剤管理加算などの加算のハードルがアップしています。

大手チェーンやドラッグストアは地域支援体制加算の実績となる要件を算定できるように対応してくることが予想されますよね。
一部のチェーン薬局で、かかりつけ薬剤師をとれとれ言われて、メンタル病んでしまった事例もあったようですから、心配です。
大手チェーン薬局に勤務する方たちは、今まで以上に対人業務の算定要件への圧力が強くなってくると思います。ただそういうのがしっかりできる方はしっかりと評価されるのでいいと思います。
一方、中小規模の薬局に勤務する方たちも、安心というわけではないと思います。倒産する薬局も2021年は最多ということもあり、この改定内容見る限りでは引き続き厳しいと思います。
また今後の薬剤師の需給予測からも薬剤師過剰を見据えて、若い方は大手志向になっています。
大手は入る人も多いですが、辞める人も多いです。そして、辞めた人は中小規模の薬局に勤務するケースが多いと思いますので、大手チェーンで算定するための教育を受けた方たちと勝負しなきゃいけない場面もくるかもしれないんですよ

るるーしゅ
調剤報酬改定の内容は、今後どのような薬剤師が必要とされるかが示されている重要な情報源のひとつですからね。
ぬるま湯が気持ちいいと思っているかもしれませんが、本当にゆでガエルになってしまいますから早めに行動するようにしましょう。
今回の調剤報酬改定の情報をきっかけに、将来を見据えて、自分の働き方や転職活動(キャリアの棚卸し)を実施してみてください。行動するのは早いほうがいいですからね。
\ 悪質な転職サイトは利用しないで /
薬剤師が転職する際に利用する人材紹介会社(転職エージェント)、どこも同じだと思っていませんか?
現在、国は医療の分野において紹介料目当てで頻繁な転職を促す悪質な人材紹介会社への対策を強化しています。

るるーしゅ
悪質な人材紹介会社の利用は、ミスマッチする可能性が高いです。
このような悪質な人材紹介会社には絶対に相談してはダメです!!(悪質とは言っても国の許可を得ているという矛盾もありますが…)
薬剤師が、キャリア相談や転職時に、転職エージェントを利用する場合は、適正な有料職業紹介事業者の認定を受けている転職エージェントを利用しましょう。
薬剤師の分野で優良認定を受けているところは、ファルマスタッフ、その他数社とまだ少ないです。
悪質な人材紹介会社がどこか分かれば対策しやすいのですが、そのような情報はなかなか表に出てきません。なので我々としては、優良認定を受けているところを優先するのが望ましいでしょう。

るるーしゅ
働き方などについては以下の記事も参考にしてください





-について知っておきたい-150x150.png)













2 件のコメント
調剤管理加算は施設基準的に重複投薬等の解消に係る取組の実績を有している保険薬局であること。とあるので、
文言的に、服用薬剤調整支援料の算定実績がある薬局(年1回とかの期間はこれから出てくるのでしょう)のみ算定可能なので結構面白い取り組みかと思います。
全国でも年に8700回程度しか算定されていないので、ポリファーマシーへの対応はさらに重要になってきそうですね。
私の経験上、服用薬剤調整支援料は何回か取るとハードルが大幅に下がるので、若いうちに複数回取れると面白いのかなと思っています。
>ポリファーマシー解消したい薬剤師さん
コメントありがとうございます。その調剤管理加算の施設基準失念しておりました。
(てっきり重複投薬・相互作用等防止加算のほうかと思ってました…)
https://kuroyaku.tokyo/pharmacy-polypharmacy-taisetu/
やっぱり国が薬剤師に求めていることのひとつは、ポリファーマシーの是正ですから
さらに重要になってくるのは間違いないですよね。
仰る通り、若いうちに算定実績があると自信につながりますからね。ただ周りに
書き方のお作法などをご教授できる人がいないとトラブルに発展してしまうことも
あるので、そのあたりも踏まえしっかり出来る人の市場価値は高くなるのかなと思います。