「風邪なので抗菌薬を出してください」。
調剤薬局の投薬カウンターで、この言葉を受け取ったことがない薬剤師はたぶんいません。
厚生労働省の「抗微生物薬適正使用の手引き」(第三版・2023年)でも繰り返し強調されているとおり、急性気道感染症の多くはウイルスが原因であり、抗菌薬が必要な場面は限定的です。ここは薬学的には明確な話です。けれど、目の前の患者さんが「それでもほしい」と言うとき、知識だけでは乗り越えにくい壁があります。
この記事では、「なぜ患者さんは抗菌薬を求めるのか」を行動科学の視点で分解し、薬局の窓口で使える説明の型を整理します。私自身、調剤薬局で投薬しながら「どう言えば納得してもらえるのか」をずっと考えてきました。正解は一つではありませんが、”型”を持っておくと対応のブレが減ります。ここ、心当たりありませんか?
目次
なぜ人は「抗菌薬をください」と言うのか――”薬効の誤解”だけでは説明できない

患者さんが抗菌薬を求める理由を「知識不足」の一言で片づけると、対応がうまくいきません。私ならまず、患者さんの行動の裏にある心理を4つに分けて見ます。
① 不確実性への不安
原因がウイルスか細菌かわからない。その曖昧さに耐えられないとき、「強そうな薬」で不安を潰したくなる心理が動きます。
② 行動バイアス(Action bias)
「何もしない」よりも「何かした」という実感がほしい。特に仕事や育児で休めない状況だと、この傾向が強まります。
③ 損失回避
「こじらせたらどうしよう」という想像は、確率よりも感情で増幅されます。重症化の可能性が低くても、”損失”のイメージが先に立つのは人間の自然な反応です。
④ 過去の”成功体験”による誤学習
ここ、迷いやすいところです。風邪は自然に治る疾患です。抗菌薬を飲んだあとに症状が改善すれば、「抗菌薬で治った」と学習されます。この誤学習が繰り返されると、「今回もほしい」が強固になります。
でも、患者さんの”飲んだら治った”って実感を否定するのは難しくないですか?

オカメインコ

ポッポ先生
否定する必要はないですね。”飲んだあとに良くなった”という事実は認めつつ、”風邪は飲まなくても同じ時期に良くなることが多い”という情報を添えるのがポイントです。因果関係と時間的前後関係は別物、という整理ですね。
さらに見落としがちなのが医療者側の要因です。患者さんが抗菌薬を期待しているだろう、と医療者が過大評価してしまう傾向が複数の研究で指摘されています。実際には、患者さんの満足度は抗菌薬の処方よりも「十分な説明を受けたかどうか」に強く関連するという報告もあります。
ただし、これはすべての患者さんに当てはまるわけではありません。強い不安を抱えている方や、過去に重症化した経験がある方には、より丁寧な対応が必要です。
抗菌薬を求める患者さんの5つのタイプ――”刺さる説明”はタイプで変わる

「抗菌薬がほしい」の背景は一様ではありません。ここを見誤ると、こちらの説明が空振りします。どうですか? 以下のタイプ、窓口で見覚えがあるのではないでしょうか。
| タイプ | 主な心理 | 刺さりやすいアプローチ |
|---|---|---|
| 早く治したい型(時間制約) | 仕事・育児で休めない焦り | 「明日をラクにする」対症療法+悪化サインの共有 |
| 重症化が怖い型(不安優位) | 肺炎への恐怖が先行 | 肺炎を疑うサインの有無を一緒に確認 |
| 前回効いた型(成功体験) | 過去の誤学習が強固 | 自然軽快と時間的偶然の説明+共感 |
| 家族に言われた型(同調圧) | 家族の心配を背負っている | 判断基準を紙で渡し、家族も納得できる材料を提供 |
| 軽く見られたくない型(医療不信) | つらさを認めてほしい | 症状を正面から扱い、「今日の目標」を一緒に決める |
正直、忙しい窓口でタイプ分けなんてできますか?

オカメインコ

ポッポ先生
全部を見分ける必要はないです。最初の一言で”焦り系”か”不安系”かだけでも掴めると、説明の切り口が変わります。完璧に分類するより、”この人は何が怖いのか”にアンテナを張るだけで十分です。
いまの状況だと、投薬時間は限られています。全タイプを丁寧に対応するのは現実的ではないかもしれません。だからこそ、次のセクションで紹介する「ICE」というフレームワークが有効です。短い会話でも患者さんの核心に触れやすくなります。
エビデンスが示すこと――「出さなくても満足度は守れる」

ここからは根拠の話です。誤解されやすいので先に言うと、「抗菌薬を出すな」という単純な話ではありません。“出さない場合に満足度を落とさない方法がある”というのが、研究が示していることです。
診断名の伝え方で患者さんの受け止めが変わる
米国の調査研究(Phillips & Hickner, 2005, JABFM)では、急性気道感染症の診断名を「bronchitis(気管支炎)」と伝えた場合、抗菌薬が出ないことへの不満が26%だったのに対し、「chest cold(胸の風邪)」と伝えた場合は13%でした。
診断名のラベリングだけで、抗菌薬非処方への受容度が変わりうるという結果です。日本の薬局でそのまま使えるかは検証が必要ですが、「言い方」が患者さんの期待値を動かすという示唆は実務に活かせます。
遅延処方(delayed prescription)という選択肢
Cochraneの系統的レビュー(Spurlingら, 2023年更新版, 12研究・約3,968名)によると、遅延処方群の抗菌薬実使用率は約29%で、即時処方群の93%と比べて大幅に低い結果でした。一方、患者満足度は遅延処方群が88%、即時処方群が90%と大きな差は認められていません(中等度の確実性)。
それってつまり、処方箋は渡すけど”すぐには飲まないで”と説明するってことですか? 日本でもできるんですか?

オカメインコ

ポッポ先生
日本では”延期処方”という仕組み自体が制度的に確立しているわけではありません。ただ、手引き第一版でも”延期処方”の概念は紹介されています。実際の運用は処方医との連携次第ですが、考え方として知っておくのは押さえたいですね。
ただし、免疫不全がある方や基礎疾患を持つ方にはこの戦略がそのまま当てはまらない場合があります。手引きでも、対象は「基礎疾患のない成人及び学童期以上の小児」と明記されています。
薬局で使える「説明の型」――ICE+共感+安全網
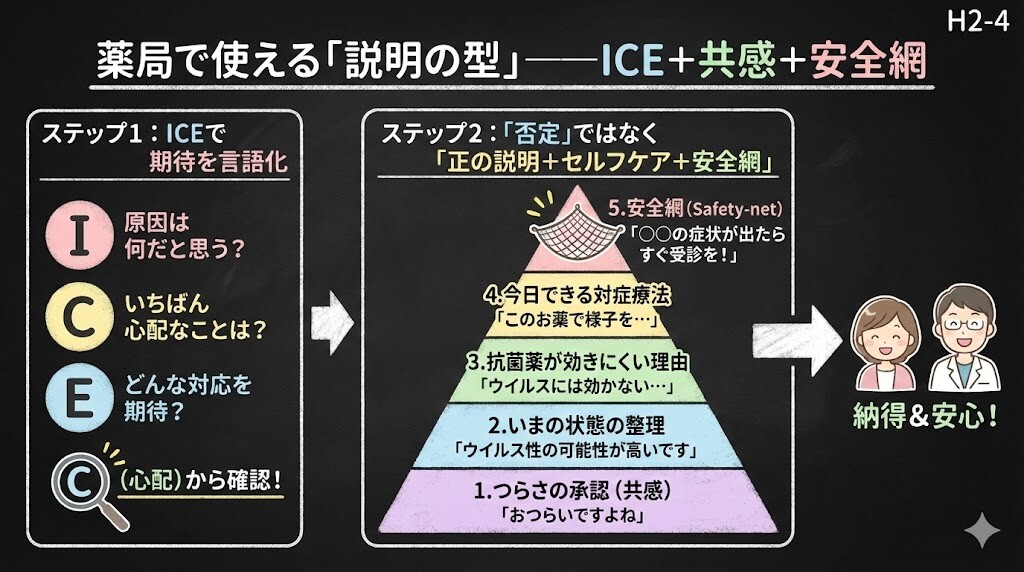
現場だとここで詰まりがちです。「理屈はわかるけど、具体的にどう言えばいいの?」という部分を整理します。
ステップ1:ICEで”期待”を言語化してもらう
ICE(Ideas・Concerns・Expectations)は、患者中心のコミュニケーションで使われるフレームワークです。ベルギーの横断研究(Matthysら, 2009, BJGP)では、ICEの構成要素が2つ以上表出された場合、新規処方が有意に少なくなる傾向が観察されています。
薬局の窓口で使える問いかけ例はこうです。
- I(Ideas):「今回の症状、ご自身では何が原因だと思いますか?」
- C(Concerns):「いちばん心配していることは何ですか? 肺炎? 長引くこと? 家族にうつすこと?」
- E(Expectations):「今日はどんな対応を期待されていますか?」
全部聞く必要はありません。私ならまずC(心配ごと)から確認します。心配の核がわかれば、説明の焦点が定まるからです。
ステップ2:「否定」ではなく「正の説明+セルフケア+安全網」
抗菌薬が不要な理由だけを伝えると、患者さんには「出してもらえなかった」という印象だけが残ります。しないほうが安全です。代わりに、以下の順番で説明を組み立てます。
- つらさの承認(共感):「おつらいですよね。咳が続くと体力も削られますよね」
- いまの状態の整理:「今回はウイルスによる風邪の可能性が高く、重症のサインは見られない状態です」
- 抗菌薬が効きにくい理由(短く):「ウイルスには抗菌薬が効かないうえ、腸内環境への影響や耐性菌のリスクもあります」
- 今日できる対症療法:具体的な薬剤名・用法を提案
- 安全網(Safety-net):「もし○○の症状(高熱が3日以上続く、呼吸が苦しい、胸が痛い等)が出たら、すぐに受診してください」
この5番目の「安全網」が、患者さんの不安を大きく下げます。「何かあったらどうすればいいか」が明確になるだけで、”今は抗菌薬なしで様子を見る”という判断への納得感が変わります。
でも、受診後に処方箋を持ってきた患者さんに、薬局から”抗菌薬いらないですよ”とは言いづらくないですか?

オカメインコ

ポッポ先生
処方内容を否定するのではなく、”処方医の意図を補足する”スタンスが基本です。医師がすでに抗菌薬なしと判断しているケースでは、その判断を支える説明を薬局が担う。逆に抗菌薬が処方されている場合は、適正使用の観点から服薬指導をしっかり行う。どちらの場面でも、薬剤師の説明力が活きます。
ケース別トーク例と、薬局が担える価値
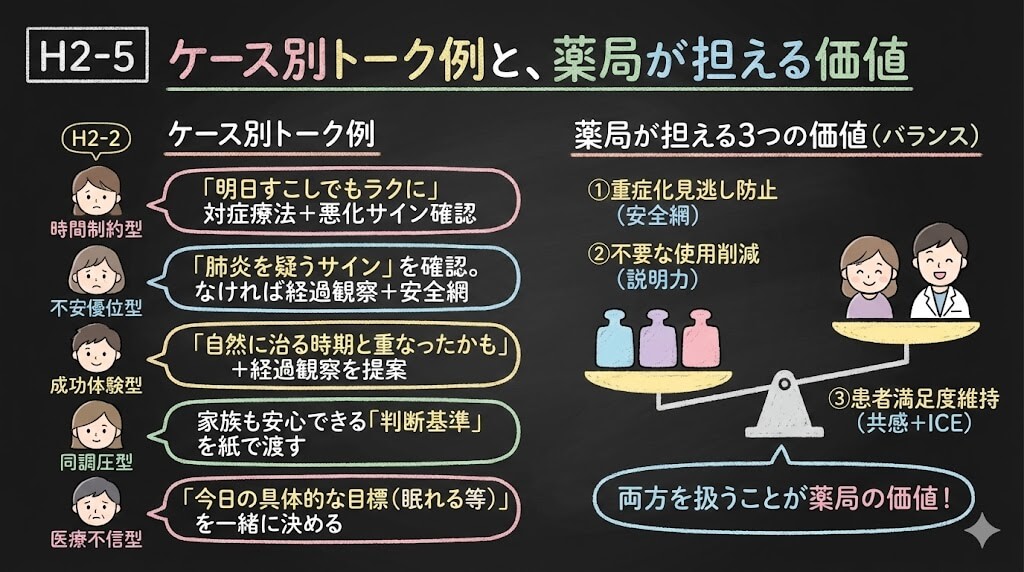
ここまでの内容を、実際の窓口対応に落とし込みます。
ケースA:仕事で休めない(時間制約型)
ケースB:肺炎が怖い(不安優位型)
ケースC:前回効いた(成功体験型)
ケースD:家族に言われた(同調圧型)
ケースE:軽く見られたくない(医療不信型)
薬局の介入点を整理する
抗菌薬の適正使用は、「薬を止める」話ではありません。薬局が担えるのは次の3つの両立です。
- 重症化の見逃しを減らす(安全網の提供・受診勧奨)
- 不要な抗菌薬使用を減らす(処方医の判断を補足する説明力)
- 患者満足度を落とさない(ICE+共感+セルフケア提案)
「抗菌薬がほしい」は、情報ニーズと感情ニーズが混ざった訴えです。情報だけ渡しても感情が残り、共感だけしても不安は消えません。両方を扱うことが、薬局ならではの価値になります。
まとめ:次の投薬から試せる”たった一言”
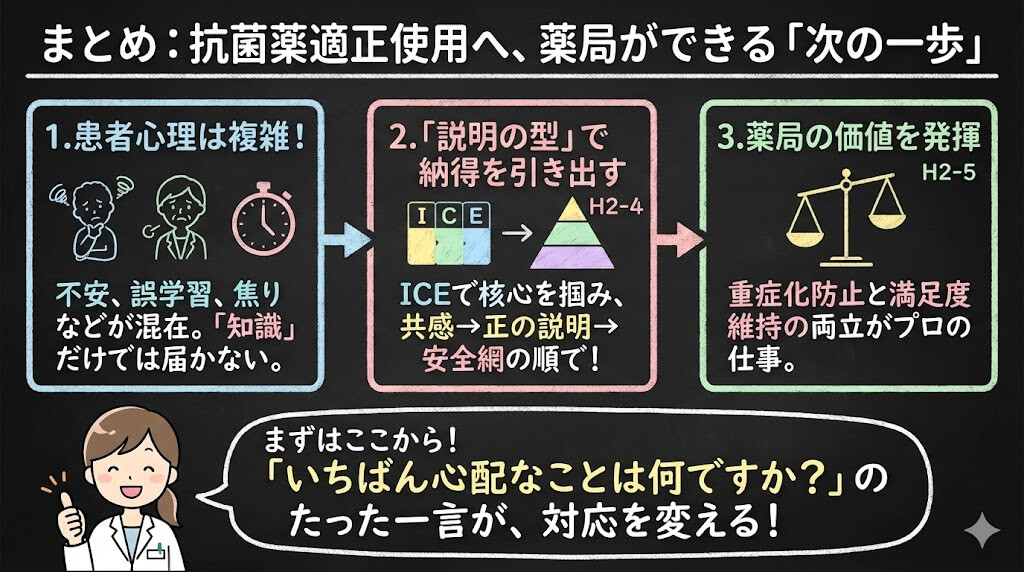
この記事の結論をもう一度まとめます。
「抗菌薬ほしい」の裏には、不安・損失回避・過去の誤学習・時間制約など、複数の心理が混在しています。薬効の誤解だけを正そうとすると、説明が空振りしやすい。ICEで患者さんの核心を掴み、共感→正の説明→安全網の順で伝えることで、抗菌薬を処方しなくても満足度を保てる可能性がエビデンスで示されています。
次の投薬から試せること
まずC(心配ごと)を一つだけ聞いてみてください。
「いちばん心配なことは何ですか?」
このたった一言が、対応の質を変える出発点になります。
確認先(一次情報)
- 厚生労働省「抗微生物薬適正使用の手引き 第三版」(2023年11月)
https://www.mhlw.go.jp/content/10900000/001168459.pdf - Cochrane Review: Immediate versus delayed versus no antibiotics for respiratory infections(Spurling et al., 2023)
https://www.cochrane.org/evidence/CD004417 - Matthys J et al. “Patients’ ideas, concerns, and expectations (ICE) in general practice: impact on prescribing.” BJGP, 2009; 59(558): 29-36
https://bjgp.org/content/59/558/29 - Phillips TG & Hickner J. “Calling Acute Bronchitis a Chest Cold May Improve Patient Satisfaction with Appropriate Antibiotic Use.” JABFM, 2005; 18(6): 459-463
https://www.jabfm.org/content/18/6/459
※本記事は、基礎疾患のない成人を主な対象として記述しています。免疫不全・慢性呼吸器疾患等の基礎疾患がある方、乳幼児、高齢者については、個別の臨床判断が優先されます。最新の情報は上記一次情報で必ずご確認ください。