目次
はじめに:なぜ今、このガイドラインなのか
「セマグルチドやチルゼパチドの処方、増えてきたな」と感じている薬剤師の方、多いのではないでしょうか。
2025年12月、WHOが初めてGLP-1受容体作動薬の肥満治療に関するガイドラインを公表しました。私自身、調剤の現場でこれらの薬を扱う機会が増えるなか、「いつまで続けるんですか?」「やめたらリバウンドしますか?」という患者さんの質問に、根拠をもって答えられているだろうかと考えることがあります。
この記事では、JAMAに掲載された2つの解説記事をもとに、WHOガイドラインの要点を整理します。服薬指導や患者対応のヒントとして、参考にしていただければ幸いです。
1. 肥満は「慢性的で再発性のある疾患」と位置づけられた
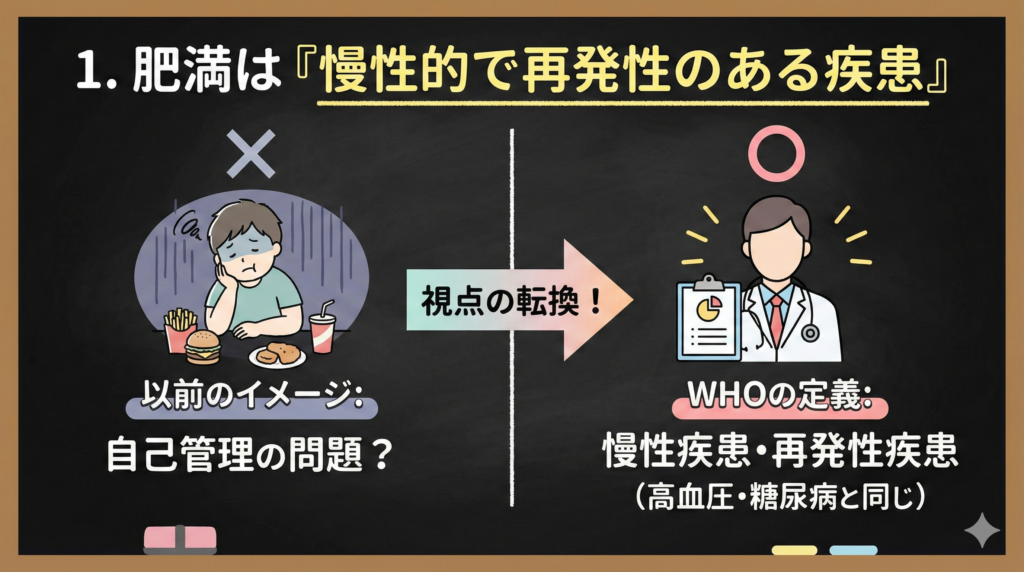
肥満って、結局は生活習慣の問題じゃないんですか?

オカメインコ

ポッポ先生
WHOは今回、肥満を”chronic, relapsing disease”——つまり慢性的で再発しやすい疾患として明確に定義しました。高血圧や糖尿病と同じカテゴリーですね。
ここ、私たち薬剤師にとって重要な視点の転換です。これまで肥満は「自己管理の問題」と捉えられがちでした。でも、神経内分泌系や遺伝的要因が複雑に絡む疾患であり、薬物療法の対象になりうるという認識が国際的に確立されたわけです。
患者さんのなかには、「薬に頼るのは甘えでは」と感じている方もいます。そうした方への説明の際、「WHOも慢性疾患として治療の対象と認めています」と伝えられると、心理的なハードルが少し下がるかもしれません。
ただし、これは「薬さえ飲めば解決」という意味ではありません。次の項目で触れますが、行動療法との併用が前提です。
2. 推奨は「条件付き」──その意味を正確に理解する

WHOの推奨は2つともconditional recommendation(条件付き推奨)です。
「条件付き」と聞くと、効果が弱いのかなと思われがちですが、そうではありません。GLP-1製剤の有効性自体は中等度のエビデンスで支持されています。では、なぜ「条件付き」なのか。
| 条件付き推奨の理由 | 具体的な懸念点 |
|---|---|
| 長期データの不足 | 6ヶ月以上の継続使用に関するデータが限られる |
| 長期安全性が未確立 | 膵炎や視神経虚血など稀な副作用の頻度が不明確 |
| 医療システムの準備不足 | 行動療法を併用できる体制が整っていない地域が多い |
| コストとアクセスの問題 | 高額であり、公平なアクセスが確保されていない |
でも、日本ではすでに使われていますよね?

オカメインコ

ポッポ先生
そうですね。条件付きというのは”使うな”ではなく、“状況を見極めて使おう”という意味です。患者さんごとの適応判断が大切になります。
私なら、患者さんに「WHOも長期データを待っている段階です。だからこそ、定期的なフォローが大事なんです」と説明します。「わかっていないこと」を正直に伝えるほうが、信頼関係を築きやすいと感じています。
3. 薬だけでは不十分──行動療法との併用が前提
ここ、現場だと詰まりやすいところです。
WHOは「集中的な行動療法(Intensive Behavioral Therapy: IBT)との併用」を推奨しています。具体的には、以下のような介入を指します。
- 身体活動と食事に関する構造化された目標設定
- エネルギー摂取制限
- 週1回程度のカウンセリングセッション
- 定期的な進捗評価
正直、調剤薬局でそこまでの介入は難しくないですか?

オカメインコ

ポッポ先生
たしかに、栄養士やカウンセラーがチームにいる環境は限られますね。でも、薬剤師として“薬だけで完結しない”という認識を持っておくことが出発点になります。
現実的に私たちができることは何でしょうか。たとえば、服薬指導の際に「食事や運動について、主治医や管理栄養士と相談されていますか?」と一言添えること。小さいようですが、患者さん自身が「薬+行動変容」のセットで考えるきっかけになります。
逆に言うと、「この薬を飲めば痩せますよ」という説明だけでは、WHOのガイドラインの趣旨からズレてしまいます。
4. 長期投与が前提、でも「生涯投与かどうか」は未確定
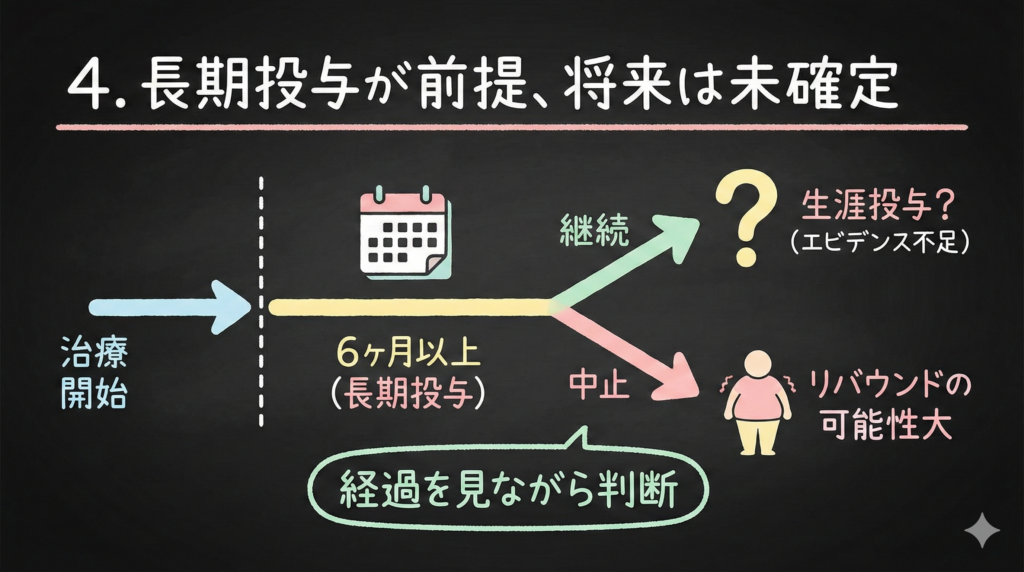
患者さんからよく聞かれるのが、「いつまで続けるんですか?」という質問です。
WHOのガイドラインでは「長期投与(long-term)」を「6ヶ月以上の継続投与」と定義しています。そして、肥満が慢性疾患である以上、中止すれば体重が戻る可能性が高いことも示唆されています。
ただし、誤解されやすいので先に言うと、「全員が生涯にわたって服用すべき」とは言っていません。
それってつまり、やめどきがわからないってことですか?

オカメインコ

ポッポ先生
正直なところ、まだエビデンスが足りていません。維持用量への減量や、運動習慣の確立による中止の可能性など、今後の研究課題として挙げられています。
いまの状況だと、「中止後に体重が戻る報告がある」ことは事実として伝えつつ、「主治医と相談しながら、経過を見て判断していきましょう」というスタンスが現実的です。断言を避けるのは曖昧だからではなく、データが追いついていないからです。
5. 副作用モニタリング──「稀」でも規模が大きくなれば絶対数は増える
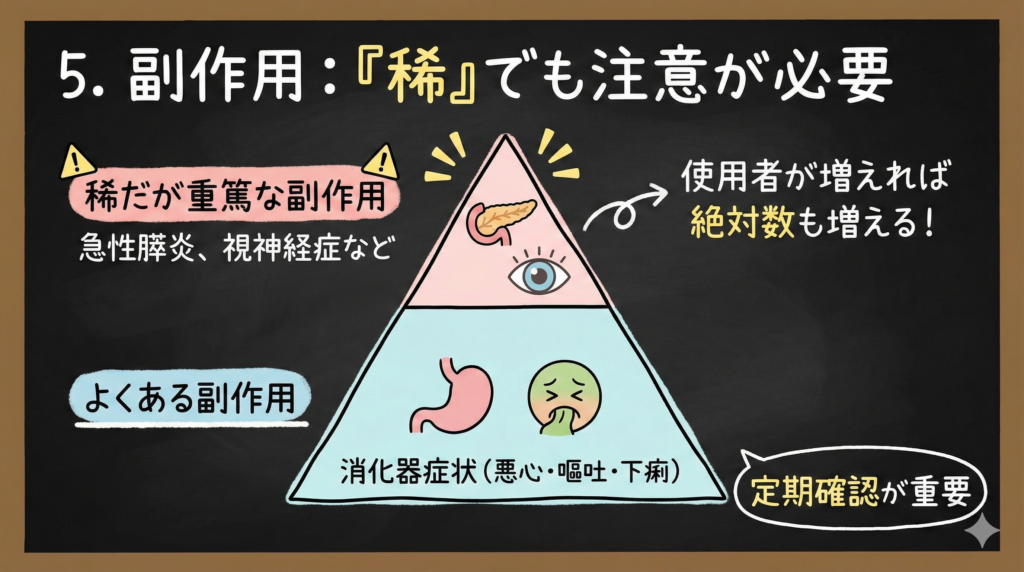
GLP-1製剤の主な副作用として、消化器症状(悪心・嘔吐・下痢)はよく知られています。患者さんも「気持ち悪くなることがある」と認識していることが多いですね。
一方、WHOが注意喚起しているのは、稀だが重篤な副作用です。
- 急性膵炎
- 非動脈炎性前部虚血性視神経症(NAION)
- 胆嚢疾患
でも、稀なら心配しすぎなくていいのでは?

オカメインコ

ポッポ先生
稀であっても、今後数億人規模で使用される可能性を考えると、絶対数としては無視できません。だからこそ、長期的な安全性データの蓄積が必要なんです。
私たち薬剤師ができるのは、定期的な確認です。「お腹の調子はどうですか」「目の見え方に変化はありませんか」といった声かけ。患者さんが「そういえば……」と話してくれることもあります。
処方医へのフィードバックも含め、安全性モニタリングの一端を担っているという意識は持っておきたいところです。
6. アクセスと公平性──「誰が使えるか」という問題

日本ではあまり意識されにくいかもしれませんが、WHOガイドラインの大きなテーマのひとつが「公平なアクセス」です。
世界で10億人以上が肥満を抱えているなか、現在の生産能力では全体の10%未満しかカバーできないとされています。価格も依然として高く、先進国でも保険適用の範囲は限られています。
日本の現場には関係ない話では?

オカメインコ

ポッポ先生
直接的には薄いかもしれません。でも、“高額な薬を使える人と使えない人の差”という視点は、どの国でも存在しますよね。
たとえば、自費での継続が難しくなって中断する患者さんがいたとき、「仕方ないですね」で終わらせず、代替の選択肢や支援制度がないか一緒に考える姿勢は大切です。公平性の問題は、私たちの日常業務のなかにも潜んでいます。
まとめ:薬剤師として持っておきたいスタンス
今回のWHOガイドラインから、私が薬剤師として意識したいと感じたポイントを整理します。
- 肥満は慢性疾患であり、薬物療法の対象になりうる
- 推奨は「条件付き」──長期データの不足を正直に認識する
- 薬単独ではなく、行動療法との併用が前提
- 「いつまで続けるか」は未確定、経過を見ながら判断
- 稀な副作用も規模が大きくなれば無視できない
- コストやアクセスの問題は、日本でも無関係ではない
「この薬を飲めば解決」ではなく、「長期的なサポートの一環として薬がある」という視点。これが、服薬指導のベースになると思います。
患者さんから「やめたらどうなりますか」と聞かれたら、どう答えますか?私なら、「中止後に体重が戻ったという報告はあります。でも、運動や食事の習慣が定着していれば違う結果になる可能性もあります。主治医と相談しながら、一緒に考えていきましょう」と伝えるようにしています。
参考資料(一次情報)
- WHO Guideline on the Use of GLP-1 Therapies for the Treatment of Obesity in Adults
https://app.magicapp.org/#/guideline/LrRxrL - Celletti F, et al. World Health Organization Guideline on the Use and Indications of Glucagon-Like Peptide-1 Therapies for the Treatment of Obesity in Adults. JAMA. Published online December 01, 2025.
https://jamanetwork.com/journals/jama/fullarticle/2842199 - Schweitzer K. What to Know About the WHO’s New GLP-1 Drug Guideline. JAMA. Published online January 09, 2026.
https://jamanetwork.com/journals/jama/fullarticle/2843811