「EBMはデータ偏重で冷たい。NBMのほうが患者さんに寄り添える」——こんな言葉、勉強会や SNS で見かけたことはありませんか。
私自身、調剤薬局で働きながらこの手の話を何度も耳にしてきました。そのたびに「うーん、気持ちはわかるけど、ちょっと待ってほしい」と思うのです。なぜなら、この言い方はEBM の定義も NBM の成り立ちも、どちらも正確に捉えていないからです。
この記事では、EBM と NBM の歴史と定義を一次情報まで遡って整理し、「なぜこの誤解が広まったのか」「薬剤師として何をどう使い分ければいいのか」を考えます。
結論を先に言うと、NBM は EBM のアンチテーゼではなく、EBM を設計図どおりに動かすための部品です。ここを押さえると、日々の服薬指導の質がかなり変わります。
目次
そもそも EBM の定義を正確に言えますか

「エビデンスだけ」ではない——Sackett の原文を読む
EBM の父と呼ばれる David Sackett は、1996 年の BMJ 論文でこう定義しています。
「個々の患者のケアに関する意思決定において、現在得られる最善のエビデンスを、良心的・明示的・慎重に用いること」
——Sackett DL, et al. BMJ 1996; 312: 71-72
さらに 2000 年の改訂では、EBM を「最善の研究エビデンス」「臨床的専門技能」「患者の好みと価値観」の 3 つを統合することと再定義しました。有名な 3 つの円の Venn ダイアグラム(Evidence / Clinical Expertise / Patient Values)は、この定義を図解したものです。
EBM の定義の中に「患者の価値観を考慮せよ」と最初から書いてあるのです。
えっ、でも EBM って要はガイドラインどおりにやれ、ってことですよね?

オカメインコ

ポッポ先生
そう思いがちですが、違います。Sackett 自身が「エビデンスだけでは決して十分ではない。有能な臨床家は患者の価値観と好みの文脈でリスクとベネフィットのバランスを取る」と明言しています。ガイドラインの機械的適用は、実はEBM の定義から逸脱した行為なんです。
ここ、心当たりありませんか。「EBM=エビデンスだけの医療」という認識がもしあるなら、それはEBM の定義の 3 分の 1 しか見ていない状態です。
Sackett の定義を表で整理する
| EBM の 3 本柱 | 内容 | よくある誤解 |
|---|---|---|
| 最善の研究エビデンス | RCT やメタアナリシスなどから得られる科学的根拠 | 「EBM はこれだけ」と思われがち |
| 臨床的専門技能 | 臨床家が経験の蓄積から得る判断力・診断力 | 存在を忘れられがち |
| 患者の好みと価値観 | 個々の患者の状況・希望・生活背景 | 「EBM にはない」と誤解されがち |
3 本柱のうち 2 つが無視されている。これが誤解の出発点です。
NBM は「誰が」「なぜ」作ったのか——歴史が語る真実
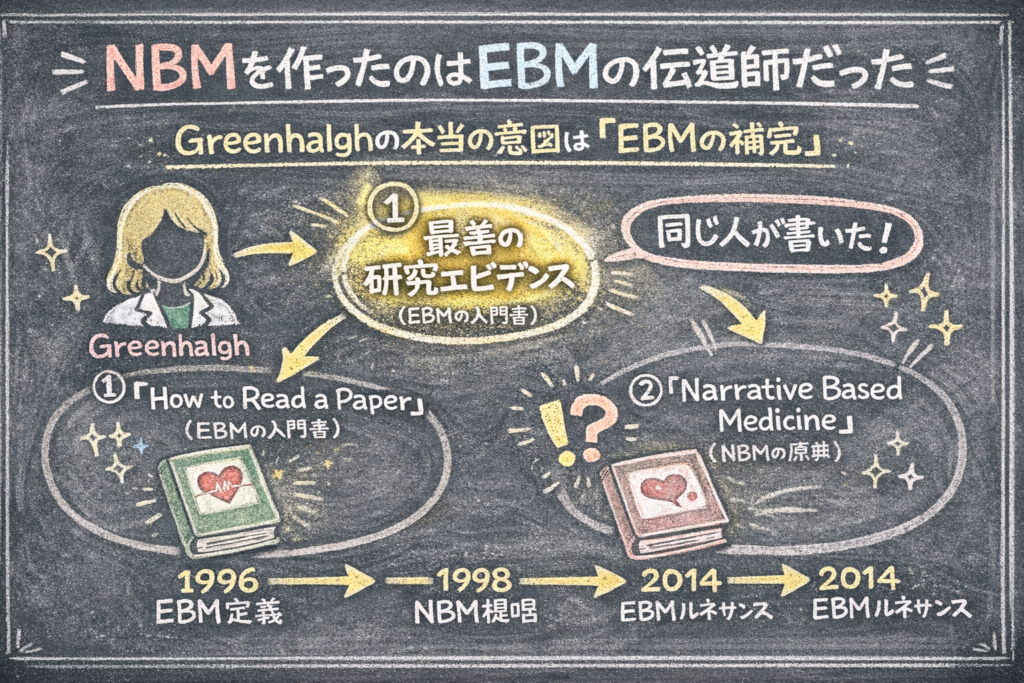
提唱者は EBM の伝道師だった
NBM(Narrative Based Medicine)は 1998 年、英国の Trisha Greenhalgh(トリシャ・グリーンハルフ)と Brian Hurwitz によって提唱されました。著書『Narrative Based Medicine: Dialogue and Discourse in Clinical Practice』(BMJ Books, 1998)がその起点です。
ここで驚く人が多いのですが、Greenhalgh は EBM を否定する立場の人間ではありません。むしろ逆です。
彼女はもともと、EBM の創始者 Sackett の著書を現場の臨床家にわかりやすく教えるワークショップを運営していた人物です。その経験を書籍にまとめた『How to Read a Paper: The Basics of Evidence-Based Medicine』は、世界中の医学教育で使われる EBM の定番入門書として版を重ねています(2019 年に第 6 版)。
NBM を作った張本人は、EBM を現場に広める活動をしていた人です。
えっ、じゃあなんでわざわざ別の概念を作ったんですか? EBM に不満があったってこと?

オカメインコ

ポッポ先生
不満というより「足りないパーツの補充」ですね。EBM の設計図には 3 本柱が描いてあるのに、エビデンスの扱い方だけが精緻に体系化されて、残り 2 本の柱——臨床的専門技能と患者の価値観——の方法論がごっそり抜けていた。Greenhalgh はそこを埋めようとしたんです。
Greenhalgh 自身の言葉を追う
1999 年の BMJ 論文「Narrative based medicine in an evidence based world」で、Greenhalgh はこう書いています。
「Sackett らは医学に”技芸(art)”の部分があることを認めようとしたが、”臨床的能力”というとらえどころのない資質を定義したり分類したりすることは試みなかった」
——Greenhalgh T. BMJ 1999; 318: 323-325
ここが核心です。EBM の定義に「clinical expertise」と書いてあるのに、それが具体的に何を指すのか、どうやって鍛えるのか、誰も体系的に扱っていなかった。Greenhalgh は NBM という概念を通じて、この空白に名前と方法論を与えようとしたのです。
「臨床的専門技能」の正体は物語の蓄積だった
Greenhalgh は同論文で、優れた臨床家の判断がどのように成り立っているかを分析しています。
ある GP(一般開業医)が、「子どもが下痢をして strange な行動をしている」という電話一本で髄膜炎菌性髄膜炎を疑い、診察を中断して往診した事例。96,000 回の診察でたった 1 回しか遭遇しない疾患を、非特異的な症状 2 つと「勘」で見抜いた——。
Greenhalgh はこれを「勘」で片付けません。「その医師が過去に蓄積した何万もの”illness script”(病の物語テンプレート)との照合プロセスだった」と解説し、こう結論づけています。
「適切な臨床判断のために最適な医学格言を選ぶ技術は、主に“症例の専門知識”(case expertise)——すなわち患者の物語や臨床上の逸話の蓄積——を通じて獲得される」
これは薬剤師にとっても同じです。「この患者さん、前回と服薬状況の話し方が違うな」「このタイミングでこの質問が出るのは珍しい」——そういう引っかかりの感度は、数字だけでなく物語の蓄積によって磨かれるものです。
いまの自分の業務を振り返ってみてください。投薬時に「なんか気になる」とアンテナが立つ瞬間、ありませんか。それこそが Greenhalgh が言語化しようとした「ナラティブの技法」です。
集団のデータを一人の患者に届ける——「翻訳」にナラティブが必要な理由
RCT の結果は「集団の物語」であって「あなたの物語」ではない
ここ、迷いやすいところです。
EBM が拠り所にするエビデンスは、基本的に集団から得られた統計的な真実です。RCT で「薬 A は薬 B より有意に HbA1c を下げる」と分かっても、目の前のこの患者さんで同じ結果が出るかどうかは別の話です。
Greenhalgh はこの点について、粒子物理学のアナロジーを用いています。気体の法則は気体全体には当てはまるが、単一の分子の挙動は予測できない。同様に、集団の研究から導かれた「真実」は、行動が文脈依存的で特異的な個々の患者に機械的には適用できない、と。
でもそれって、結局エビデンスは使えないってことですか?

オカメインコ

ポッポ先生
逆です。エビデンスは必要不可欠。ただし、集団のデータを目の前の一人に「翻訳」するプロセスが必要で、その翻訳にナラティブの技法が要る、という話です。エビデンスなしで物語だけに頼るのは翻訳なしで原文を渡すようなものですし、物語なしでエビデンスだけを適用するのは文脈を無視して辞書の訳語をそのまま当てるようなものです。
薬剤師の服薬指導に引きつけて考える
たとえば、高齢の糖尿病患者さんに SGLT2 阻害薬が処方された場合を考えてみます。
エビデンスが教えてくれること:
- HbA1c の改善効果
- 心血管イベント・腎保護のベネフィット
- 尿路感染・脱水のリスク
ナラティブが教えてくれること:
- この患者さんは一人暮らしで水分摂取の管理が難しい
- トイレが遠くておむつを使っている(尿量増加のインパクトが大きい)
- 「これ以上薬を増やしたくない」という気持ちがある
エビデンスだけで処方の妥当性を評価することはできます。でもこの患者さんにとってそれが最善かどうかを判断するには、その人の物語が不可欠です。逆に、物語だけで「この方はお薬を嫌がっているから減薬しましょう」と言ってしまうのも危うい。エビデンスに基づくリスク・ベネフィットの評価があってこそ、「何を優先し、何を妥協するか」の議論が建設的になります。
私ならまず、エビデンスでリスクの大きさを把握してから、患者さんの生活状況と照合します。どちらか一方だけでは、疑義照会の根拠としても弱いのです。
「EBM vs NBM」の対立構図はなぜ広まったのか
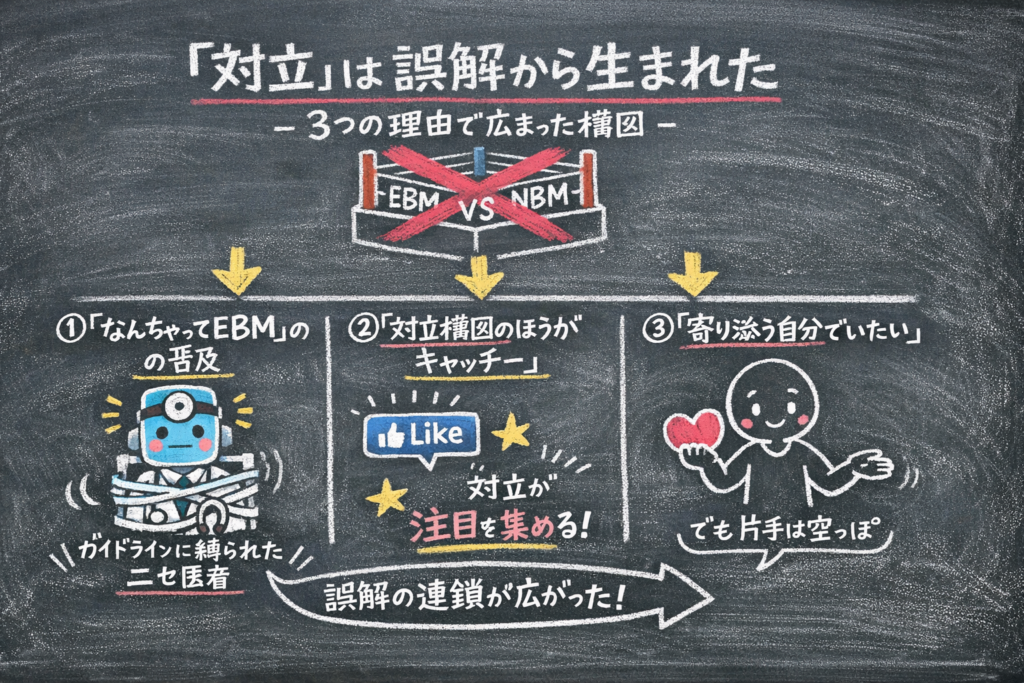
理由①:EBM の実運用が定義から乖離した
ここが最も根深い問題です。
EBM の定義には最初から「患者の価値観」が入っている。しかし実際に何が起きたかというと、ガイドライン・プロトコル・テンプレートの機械的適用が「EBM の実践」として定着してしまったのです。
Greenhalgh は 2014 年の BMJ 論文「Evidence based medicine: a movement in crisis?」でこの問題を正面から批判しています。
テンプレート主導の糖尿病チェックにおいて、臨床医がチェック項目をなぞっている間に、患者がついでに言及した糖尿病とは無関係な深刻な症状が記録も対応もされなかった。
経験の浅い臨床医が訴訟を恐れるあまり決定支援技術に機械的・防衛的に従い、不確実性への耐性や個別事例への倫理的判断力の発達が阻害される。
つまり、多くの人が批判している「EBM」は、実は Sackett が定義した EBM ではなく、現場で変質した”なんちゃって EBM”だったのです。
それって、EBM の問題というより運用の問題ってことですか?

オカメインコ

ポッポ先生
そのとおりです。Greenhalgh 自身も 2014 年の論文で、EBM を失敗したモデルとして捨てるのではなく「EBM の創設原則に立ち返ること」を主張しています。彼女が提案したのは「EBM の廃止」ではなく「EBM のルネサンス」です。
理由②:「対立構図」のほうが伝わりやすい
「EBM=数字・客観」vs「NBM=物語・主観」という二項対立は、講演のスライドにも SNS の投稿にも載せやすい。「補完関係」よりも「対立関係」のほうがキャッチーで、記憶に残る。
しかし、NBM を日本に紹介した研究者の一人である斎藤清二氏は、2000 年の医学界新聞の対談で明確にこう警告しています。
「”今までの医療が間違っていて NBM だけがすばらしい方法だ” というような発想自体は非常に危険。1 つの物語だけで突っ走ってしまうのは、そもそも NBM の発想からはずれている」
NBM の本質は「たくさんの物語が存在することを認める」ことです。1 つの物語を絶対視した瞬間、それは NBM ですらなくなります。
理由③:「患者に寄り添う自分」のアイデンティティ問題
これは少しシビアな話ですが、避けて通れません。
「EBM よりも NBM が大事」と言うとき、その人が本当に言いたいのは「私はデータだけじゃなく患者さんの気持ちを大切にしている」ということかもしれません。それ自体は素晴らしい姿勢です。
ただ、その自己認識を支えるために EBM を貶める必要はないのです。なぜなら、EBM の定義の中に「患者の価値観」はもともと含まれている。「エビデンスだけの冷たい医療 vs 物語で寄り添う温かい医療」という構図は、自分の専門性を上げることなく「いい人」でいられる逃げ道になりかねません。
誤解されやすいので先に言うと、これは「患者の気持ちを聞くな」という話ではありません。聞いた上で、エビデンスと照合して最善を一緒に考えるのが本来の EBM であり NBMだという話です。
Greenhalgh 自身が「EBM と NBM は対立しない」と明言している
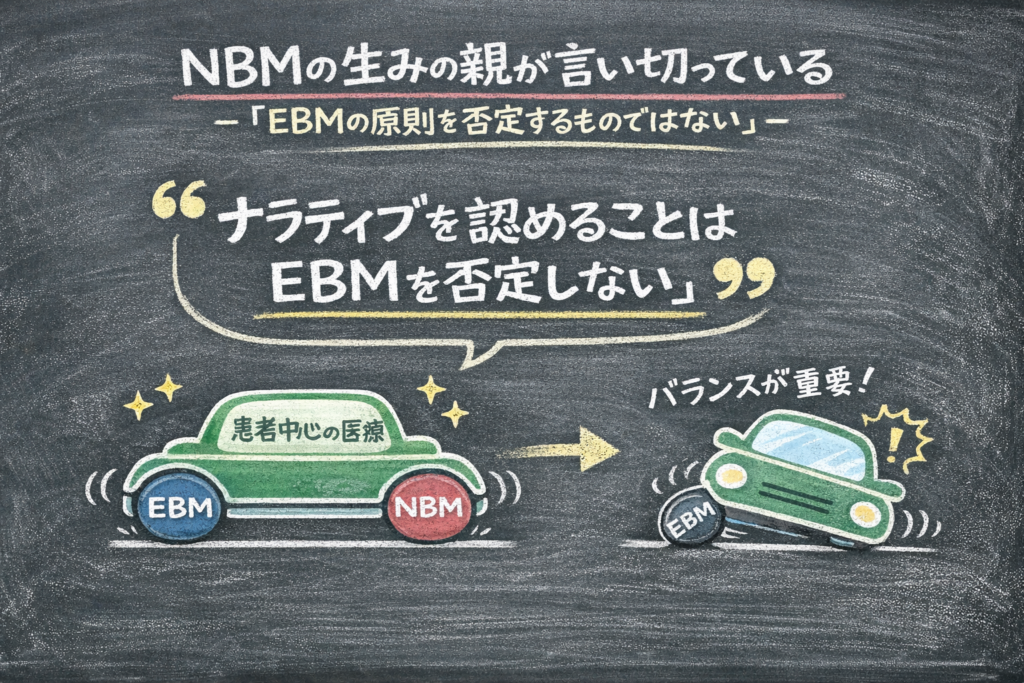
ここまでの話を裏付けるように、Greenhalgh は 1999 年の論文の結論でこう書いています。
「病の経験のナラティブな性質と、臨床方法の直感的・主観的な側面を認めることは、EBM の原則を否定することを要求しない。このアプローチはエビデンスの階層を逆転させて個人的な逸話が RCT より重い重みを持つことを要求するものでもない」
「真の EBM の実践は、患者が固有の文脈の中で病を経験するという解釈的パラダイムを実際に前提としている。そのような解釈的パラダイムの中でこそ、臨床家はすべての側面を引き出し、統合された臨床判断に到達することができる」
——Greenhalgh T. BMJ 1999; 318: 323-325
つまり、NBM を作った人自身が「NBM は EBM より上」なんて一言も言ってないってことですね……

オカメインコ

ポッポ先生
はい。むしろ「EBM を本当に機能させるにはナラティブの視点が不可欠だ」と言っています。NBM は EBM の上位互換ではなく、EBM を完成させるための方法論です。日本の文脈でも「患者中心の医療を実現するための車の両輪」という表現が定着しています。
薬剤師が「車の両輪」を実務で回すために
エビデンスの力が発揮される場面
- 処方監査で相互作用・禁忌をチェックするとき
- 疑義照会で医師に根拠を示すとき
- 患者さんに副作用の発現確率やベネフィットの大きさを説明するとき
- トレーシングレポートでリスクの程度を定量的に伝えるとき
これらはエビデンスがなければ成立しません。「患者さんに寄り添う気持ち」だけでは、処方の妥当性は評価できないのです。
ナラティブの力が発揮される場面
- 服薬アドヒアランスが悪い患者さんの「なぜ飲めないのか」を聴くとき
- 残薬調整の背景にある生活状況を理解するとき
- 終末期の患者さんやご家族の意思決定を支えるとき
- 多剤併用の高齢者で「何を優先するか」を一緒に考えるとき
これらはナラティブがなければ深まりません。検査値とガイドラインだけでは、その人にとっての「最善」は見えてこない。
両輪が噛み合う瞬間——ポリファーマシーのケース
- エビデンスで、潜在的に不適切な薬物(PIM)のリスクを把握する
- ナラティブで、患者さんの生活・価値観・不安を聴く
- エビデンスとナラティブを統合して、「この薬は中止を提案、この薬は生活の質に直結するので残す」という判断の筋道を医師に提示する
この 3 ステップのどれが欠けても、質の高い薬学的介入にはなりません。
ただし例外もあります。救急の場面や感染症のアウトブレイク対応のように、エビデンスに基づく迅速な判断が最優先で、ナラティブは後から補完するケース。逆に、終末期ケアのようにナラティブが意思決定の中心になり、エビデンスはオプションを提示する程度のケース。
現場だとここで詰まりがちですが、要は状況によって両輪のバランスが変わるだけで、片方を捨てていい場面はほぼないということです。
「EBM より NBM」と言いたくなったときのセルフチェック
もし自分が「EBM よりも NBM が大事だ」と思ったり言いたくなったりしたとき、以下の 5 つを自問してみてください。
① EBM の定義を正確に言えるか?
3 つの円(エビデンス・臨床的専門技能・患者の価値観)を説明できなければ、批判する対象を正確に理解していない可能性があります。
② 批判しているのは「EBM」か「なんちゃって EBM」か?
ガイドラインの機械的適用、テンプレート診療への不満であれば、それは EBM の本来の定義からすでに逸脱した運用への批判です。EBM そのものの否定とは区別すべきです。
③ NBM の提唱者が EBM を否定していないことを知っているか?
Greenhalgh は EBM の入門書を書き、EBM のルネサンスを呼びかけた人物です。NBM を提唱したのは EBM を捨てるためではなく、EBM を完成させるためです。
④ 「NBM が大事」と言うことで、エビデンスの学習から逃げていないか?
ここが一番シビアなチェックポイントです。
ナラティブの重要性を強調すること自体は正しい。しかし、論文を読む・データを解釈する・添付文書を精査するといったエビデンスの筋力トレーニングを怠る免罪符にしてはいけません。
⑤ 「寄り添い」は手段か、目的か?
患者さんの物語を聴くことは、最善のケアを提供するための手段です。「寄り添っている自分」に満足して終わるなら、それは患者さんのためではなく自分のためになってしまいます。聴いた物語をエビデンスと統合して初めて、薬剤師としての専門性が発揮されます。
正直、④はグサッときます……。論文読むのが面倒で「患者さんの話をちゃんと聞くことが大事」って言ってた部分、なくはないです。

オカメインコ

ポッポ先生
それに気づけたなら十分です。大事なのは、ナラティブの重視とエビデンスの学習を二者択一にしないこと。どちらも鍛えるべき別々の筋肉で、どちらかだけ鍛えてもバランスが崩れます。
よくある反論への回答
「忙しくてエビデンスを調べる時間なんてありません」
気持ちはよくわかります。私自身、一日 40 枚以上処方箋をさばきながら論文を読む余裕なんて正直ありません。
ただ、ここで「だから NBM でいい」と飛躍するのは危ない。時間がないなら、効率よくエビデンスにアクセスする仕組みを作るほうが建設的です。UpToDate や今日の治療薬のような二次情報源を使う、月に 1 本だけでも自分の専門領域の論文を読む、疑義照会のときにその疾患のガイドラインをさっと確認する——そういう「小さな回路」を日常に組み込むだけでも違います。
「全部の論文を読め」なんて誰も言っていません。エビデンスへのアクセスを完全にゼロにしないことが大事です。
「患者さんが求めているのは数字じゃなくて共感でしょ?」
半分正しくて、半分危ない考え方です。
患者さんが求めているのは「自分のことをわかってくれている」という感覚と、「この人の言うことなら信頼できる」という安心感の両方です。共感だけで「大丈夫ですよ」と言われても、根拠がなければ不安は消えません。逆に、数字だけ並べられても冷たく感じる。
共感(ナラティブ)と根拠(エビデンス)は、患者さんの安心を支える両輪です。片方だけでは不十分。
「在宅や緩和の現場ではエビデンスより気持ちが大事ですよね?」
在宅や緩和の領域でナラティブの比重が増すのは事実です。しかし「エビデンスが不要になる」わけではありません。
たとえば、終末期のオピオイド調整。患者さんの「痛みを取ってほしいが意識は保ちたい」という物語がある。その物語に応えるために、オピオイドの換算比やレスキュー量の計算、副作用対策のエビデンスが必要になります。気持ちだけでは鎮痛はできません。
ただし、この場面では治療のゴール設定がナラティブによって決まる。「何を目指すか」はナラティブが、「どうやって達成するか」はエビデンスが担う。この役割分担を理解していれば、「どっちが大事」論にはなりません。
NBM の危険性——提唱者たちも警告していること
NBM を持ち上げすぎることのリスクについても触れておきます。これは NBM の提唱者・推進者自身が指摘していることです。
物語の自己増殖
河合隼雄氏は 2000 年の対談で、「物語は自己増殖する」「都合のいいところだけを話してしまう危険性がある」と警告しています。ある一つのナラティブが「この線でいけば治る」式の普遍的な法則にすり替わることが最も危険だ、と。
語ることの強制
斎藤清二氏は同じ対談で、「物語を語ることの重要さを強調しすぎると、患者さんに無理に語らせようとする危険がある」と述べています。医師と患者の関係性の中で自然に語られることが大切であり、時期が熟すまで待つ必要がある、と。
これは薬剤師の服薬指導にも当てはまります。「お気持ちを聞かせてください」と毎回強引に踏み込むのは、NBM の実践ではなく NBM の曲解です。
ナラティブのバイアス
物語には説得力があります。だからこそ危険でもある。「あの患者さんは薬をやめたら元気になった」という物語は記憶に強く残りますが、それだけで薬の中止を判断するのはn=1 のアネクドートに引きずられることであり、科学的な意思決定とは言えません。
ナラティブは聴いて理解するためのツールであって、エビデンスの代替にするためのツールではない。ここを間違えると、善意が害になります。
まとめ:あなたの服薬指導を「車の両輪」にアップグレードする

事実として押さえるべきこと
- EBM の定義には最初から「患者の価値観」が含まれている(Sackett 1996, 2000)
- NBM の提唱者 Greenhalgh はEBM の推進者であり入門書の著者である
- Greenhalgh は NBM をEBM のアンチテーゼではなく補完として提唱した(BMJ 1999)
- Greenhalgh は 2014 年にもEBM の廃棄ではなくルネサンスを呼びかけている
- 日本で NBM を広めた研究者も「NBM だけがすばらしいという発想は危険」と明言している
薬剤師として意識すべきこと
- 「EBM より NBM」は、EBM の定義の誤読か、変質した運用への批判であり、本来の EBM への正当な批判ではない
- 「寄り添い」は手段であって目的ではない。聴いた物語をエビデンスと統合することで専門性が生まれる
- 状況によって両輪のバランスは変わるが、片方を完全に捨てていい場面はほぼない
次の一歩
- Sackett の 1996 年の定義論文(BMJ 312: 71-72)を一度読んでみる。短い論文です。
- 次の服薬指導で、「この判断はエビデンスとナラティブのどちらに基づいているか」を意識してみる。
- Greenhalgh の 1999 年の論文「Narrative based medicine in an evidence based world」(BMJ 318: 323-325)で、「統合」の具体的なイメージをつかむ。
EBM か NBM か、ではなく、EBM も NBM も。
両方を使いこなしてこそ、薬剤師の専門性は患者さんに届きます。どちらかを捨てた瞬間、私たちの武器は半分になる。それはもったいなさすぎると、私は思うのです。
参考文献(一次情報)
| 文献 | 要点 |
|---|---|
| Sackett DL, et al. Evidence based medicine: what it is and what it isn’t. BMJ 1996; 312: 71-72 | EBM の定義。3 本柱の原典 |
| Sackett DL, et al. Evidence-Based Medicine: How to Practice and Teach EBM. 2nd ed. Churchill Livingstone, 2000 | 「エビデンス+臨床的専門技能+患者の価値観の統合」という再定義 |
| Greenhalgh T, Hurwitz B (eds). Narrative Based Medicine. BMJ Books, 1998 | NBM の原典 |
| Greenhalgh T. Narrative based medicine in an evidence based world. BMJ 1999; 318: 323-325 | NBM と EBM の統合を論じた論文(PMC で全文無料) |
| Greenhalgh T, et al. Evidence based medicine: a movement in crisis? BMJ 2014; 348: g3725 | EBM の変質と「真の EBM」への回帰の呼びかけ |
| Haynes RB, et al. Clinical expertise in the era of evidence-based medicine and patient choice. ACP Journal Club 2002; 136: A11 | EBM の 3 つの円モデルの改訂版 |
| 斎藤清二・河合隼雄 対談「Narrative Based Medicine」週刊医学界新聞 第2409号, 2000年 | 日本での NBM 紹介初期文献。NBM の危険性への警告含む |